Пролежни у лежачих больных
Пролежни у лежачих больных: лечение и профилактика, фото в начальной стадии
Пролежнями называют нейротрофические изменения тканей, длительно соприкасающихся с твердым ложем или другой поверхностью. Это явление выражается в денервации, нарушении лимфообращения, слабого кровоснабжения участков кожи, мышц, подкожной клетчатки.
Уже спустя 2 часа нахождения в полной неподвижности в «сидящих» и «лежащих» участках тела начинаются проблемы с кровотоком из-за сдавливания мелких сосудов. Лежачие пациенты находятся в стационарном состоянии гораздо дольше, а некоторые — постоянно, поэтому у них нарушения приобретают стойкий патологический характер.
Что это такое?
Пролежни — это патологическое изменение кожи, подкожной клетчатки, мышц, костей, других тканей организма, развивающееся по типу нейротрофического расстройства, причины которого — нарушение иннервации, крово- и лимфообращения локального участка тела, при длительном контакте с твердой поверхностью.
Причины возникновения
Самая простая причина пролежней — это нарушение циркуляции крови, а значит и — обездвиживание больного. При этом, пролежни пяток формируются при постоянном лежании на спине, равно как и проблемы с областью ягодиц.
Из других причин формирования пролежней можно выделить:
- серьезную железодефицитную анемию;
- повышенная сухость кожи;
- наличие сопутствующих заболеваний эндокринной системы: диабет, зоб и т.д;
- повышенная постоянная температура теле или ее снижение;
- проблемы с естественными нуждами и постоянное недержание мочи;
- большой вес больного;
- сниженная питательность пищи с малым количеством белков и питательных веществ;
- неверный уход за лежачим больным.
Это основные причины формирования пролежней у лежачих больных.
Симптомы
Субъективные ощущения, которые больной может сообщить ухаживающим лицам, при нахождении в сознании и сохраненной болевой чувствительности участков тела:
- потеря чувствительности (онемение), примерно через 2-3 часа на этом участке тела;
- покалывание на коже в местах вероятного развития пролежней, связано с застоем биологических жидкостей (кровь, лимфа) питающих нервные окончания.
Видимые признаки начинающегося пролежня, которые обязаны знать лица, ухаживающие за больным:
- слущивание эпидермиса кожи с предварительным образованием гнойных пузырьков или без них;
- застой периферической крови и лимфы, вначале в виде венозной эритемы синюшно-красного цвета, без четких границ, с локализацией в месте соприкосновения костных, мышечных выступов тела с ложем постели, интенсивность окрашивания кожи: от едва заметной до насыщенной.
Это признаки начинающегося пролежня. Необходимо срочно принимать меры по недопущению дальнейшего усугубления патологии.
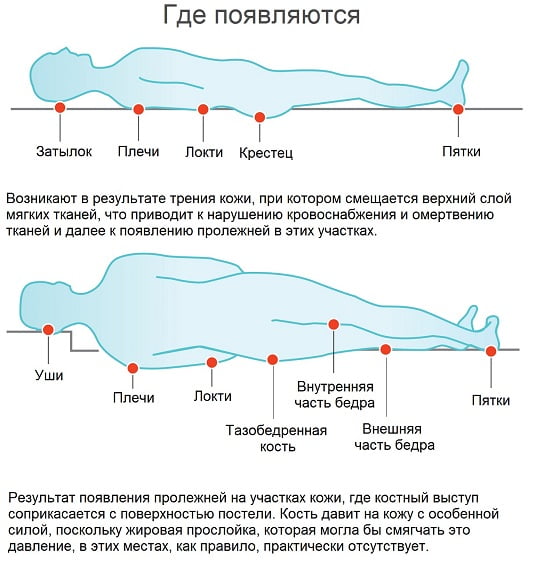
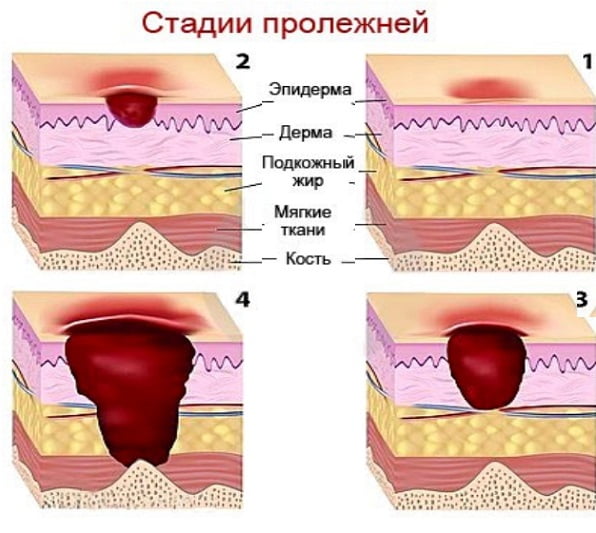
Стадии пролежней
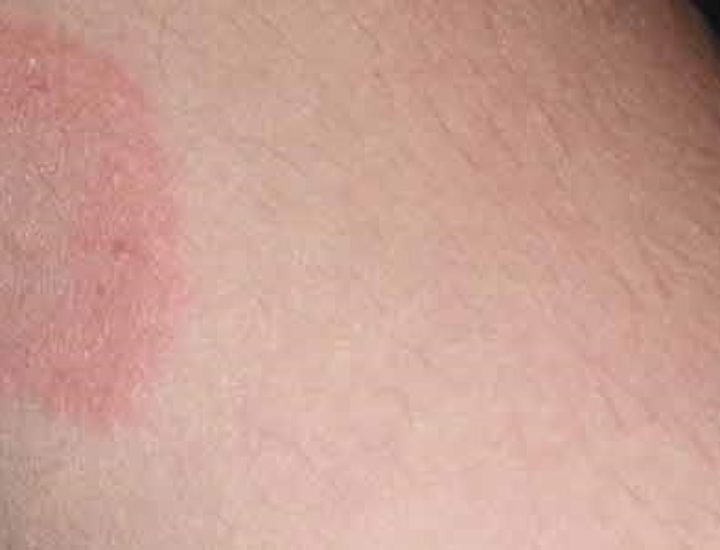
Пролежни у лежачих больных фото имеют 4 стадии развития:
- I стадия. Устойчивое покраснение кожи, возможно уплотнение, иногда присутствует отечность, кожные покровы при этом не нарушены. Данная стадия успешно лечится с помощью антибактериальных и ранозаживляющих препаратов.
- II стадия. Поражается верхний слой эпидермиса, нарушается его целостность, возникают отслоения и эрозии. Процесс распространяется на подкожную клетчатку.
- III стадия. Глубокое поражение подкожного слоя, которое сопровождается необратимым некрозом (отмиранием) ткани, иногда с жидким выделением из раны. Плохо поддается лечению.
- IV стадия. Чрезмерные повреждения и некротические изменения мягких тканей (в образовавшихся полостях видны сухожилия и костные ткани), которые могут привести к тяжелейшей интоксикации организма и заражению крови.
Больной, который находится в сознании и у которого не нарушена чувствительность отдельных участков тела, еще до образования пролежня может жаловаться на покалывания и онемение в местах, где наиболее вероятно развитие недуга.
Чем опасны пролежни?
Пролежни относятся к патологиям, лечение которых лучше избежать. Если это не удалось сделать, то при образовании очагов мацерации кожи, патогенез развивается очень быстро, с образованием очагов некроза ткани и характеризуется длительным лечением гнойной раны.
Опасны исходы пролежней. В отдельных случаях пролежни являются причиной:
- ампутаций нижних конечностей.
- некротического поражения надкостницы и костной ткани в виде остеомиелита, периостита.
- истощения защитных сил организма, усложняющего лечение основного заболевания.
- обширных иссечений мягких тканей и образования дефектов с нарушением иннервации и кровообращения нижележащих участков тела.
При развитии пролежней по типу влажного некроза происходит инфицирование раны, с развитием гнойных процессов (флегмона, сепсис, газовая гангрена).
При развитии пролежней по типу сухого некроза развивается затяжной патогенез с длительными периодами заживления дефекта.
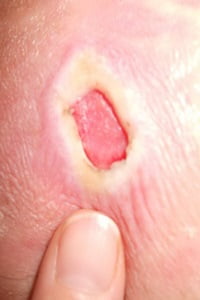
Как выглядят пролежни: фото
На фото ниже показано, как проявляется заболевание у лежачих больных.
Лечение пролежней в начальной стадии
Итак, как лечить пролежни 1 степени? При начале развития пролежней должна проводиться активная профилактика прогрессирования некротического изменения тканей, поскольку на этом этапе происходит лишь уплотнения и гиперемия кожи:
- Оценка состояния здоровья с целью максимально возможного исключения внутренних и внешних факторов риска развития и прогрессирования пролежней.
- Лечение всех сопутствующих синдромов и патологий, усугубляющих пролежни.
- Иммуностимулирующая терапия — витамины, иммуномодуляторы и иммуностимуляторы.
- Дезинтоксикация организма — переливание крови, реополиглюкин, гемодез.
- Снижение силы давления на ткани и обеспечение прерывистости давления.
- Устранение непрерывного давления. Рекомендуется каждые 2 часа переворачивать лежачих больных с одного положения на другое.
Данное мероприятие подразумевает использование специальных средств:
- пластиковые шины;
- специальные противопролежневые кровати;
- системы с регулируемой вибрацией и давлением;
- подушки, матрацы, прокладки, круги с гелевым, пенным, воздушным, водным наполнением или с комбинацией нескольких наполнителей.
Также следует знать простые правила при уходе за лежачими больными в домашних условиях:
- Жирную кожу можно обрабатывать спиртосодержащими средствами.
- Внимательно следите за состоянием кожи — если пересушена, то используйте увлажняющие средства (увлажняющие гипоаллергенные крема, лучше детский крем), на которые у больного нет аллергии.
- Кожа больного всегда должна быть чистой, не влажной, и не сухой — делайте воздушные ванны. Для гигиены не используйте антибактериальное мыло (оно убивает и полезные, защитные бактерии), пользуйтесь простым мылом, натуральной губкой (или х/б мочалкой) и чистой водой. Кожу не трите, а аккуратно протирайте, после мытья не вытирайте кожу, а промакивайте.
- Если кожа слишком влажная, без фанатизма можно использовать присыпки, тальк или мази, подсушивающие кожу — раствор марганцовки 1%-ный, цинковую мазь или раствор бриллиантовый зеленый, но только для профилактики или на 1 стадии, в дальнейшем не стоит использовать мази, содержащих цинк и раствор марганцовки.
- Если у больного недержание мочи — следует регулярно менять памперсы или самодельные прокладки из х/б ткани и производить туалет промежности, для мужчин лучше использовать мочеприемную систему. При высокой температуре, или когда больной обильно потеет по другим причинам, протирать пот лучше слабым раствором столового уксуса — 1 ст. ложка на 250 мл. воды, чем водой с мылом.
- При обнаружении покраснения — не массируйте его, сделайте массаж только вокруг поврежденной кожи. Можно специально сделать варежку из махрового полотенца и ею производить массаж.
Современная схема местной обработки пролежня включает:
.
- Присыпка Ксероформ помогает при пролежнях.
- Туалет кожи с применением физиологического раствора либо препаратов, не имеющих ионообменные свойства — камфорный спирт.
- Просушивание кожи и обработка препаратами, улучшающими местное кровообращение тканей (Актовегин, Солкосерил).
- Хорошо показывает себя и такая методика, как обмывание кожи холодной водой. Сокращение сосудов и последующее их компенсаторное расширение приводит к улучшению местного кровотока и усилению питания тканей.
- Накладывание полиуретановой пленочной повязки. Этот современный перевязочный материал выпускается в виде прозрачной пленки с клеящейся поверхностью и обеспечивает защиту от бактерий, доступ кислорода к тканям и испарение влаги, а также дает возможность визуального контроля за состоянием кожи. При наклеивании таких пластырей-повязок следует избегать излишнего натяжения, поскольку при движении больного образуются мелкие складки, что усугубляет состояние.
Чем обрабатывать пролежни у лежачих больных:
- Эффективно выводят гной мази Левосин, Левомеколь и аналоги. Закладку на их основе можно оставлять в полости до суток.
- Мази на жировой базе (Вишневского, неомициновая, тетрациклиновая и прочие) имеют невысокую адсорбирующую и антибактериальную активность. Эти средства допустимы при небольшом количестве гноя.
- Раствор борной кислоты, 10% физраствор и почие морально устаревшие препараты требуют замены каждые 4 — 6 часов.
Чем лечить пролежни у лежачих больных на стадии начала заживления:
- Противовоспалительные препараты Левомеколь, Метилурациловую, Троксевазиновую мази, Бепантен и другие наружные средства;
- Для защиты, смягчения и регенерации — масла из плодов облепихи, шиповника, сок свежих листьев алоэ, экстракт каланхоэ;
- Для активной эпителизации тканей — лазерное воздействие.
Для промывания ран одобрено применение антисептиков нового поколения:
- раствор йодопирона в концентрации 0,5%;
- раствор диоксидина 1%-ный.
При их отсутствии допускается орошение перекисью водорода, фурацилином, раствором борной кислоты. Также для адсорбции гноя используется энзимотерапия. В рану вводятся протеолитические чистые ферменты (химотрипсин, трипсин, рибонуклеаза) или в составе мази (Ируксол, Ируксоветин).
Противопролежневый матрас является наиболее эффективным средством профилактики пролежней в начальной стадии. Такие матрасы постоянно меняют давление на тело в разных точках, благодаря сдуванию и надуванию воздуха каждые 7 минут в специальных камерах матраса. Попеременная смена точек давления ликвидирует причину образования пролежней и сохраняет нормальное кровообращение в сдавливаемых тканях. Матрасы ячеистового типа используются для лечения и профилактики 1-2 стадии, баллонного типа 3-4 стадии пролежней.

Противопролежневый матрас с попеременным давлением
Народные средства
Народные средства очищают раны и способствуют формированию новых тканей. Однако в этом случае нужно учитывать вероятность возникновения аллергической реакции. Перед тем как обратиться к народной медицине, обратитесь к лечащему врачу.
Существует несколько простых и эффективных способов лечения язв:
- Пихтовое масло помогает в лечении пролежней.
- Печеный лук применяют при сильных нагноениях.
- Сок медуницы используют для наружной обработки пролежней.
- Листья каланхоэ разрежьте пополам. После этого листья приложите к больному месту внутренней стороной и закрепите. Эту процедуру желательно проводить перед сном.
- Столетник заживляет раны даже в особо сложных случаях. Компресс, смоченный в соке растения, нужно подержать в течение 15 минут на пораженном месте.
- Содовые примочки ускоряют заживление язвы. В стакан воды добавьте 1 ст. ложку соды. Компрессы, смоченные в этом растворе, нужно прикладывать к больному месту. Средство хорошо подсушивает и дезинфицирует пролежни.
Профилактика пролежней в домашних условиях
Перечисленные ниже мероприятия позволят не только предотвратить появление участков некротизации мягких тканей даже у больных, длительно прикованных к постели, но и повысят эффективность алгоритма обработки пролежней на дому.
- Оптимальный вариант — использование противопролежневого матраса и функциональной кровати.
- Нежной растирание кожи на ягодицах, спине, ногах и в других местах плотного соприкосновения с постелью.
- Изменение положения пациента каждый 2 часа.
- Соблюдение питьевого режима — не менее 1,5 л жидкости в день.
- Полноценная гигиена — обтирание больного мягкой тряпочкой, смоченной в теплой воде с дальнейшим тщательным просушиванием, частая смена нательного/постельного белья, использование утки/судна.
- Постельное и нательное белье только натуральное, гладкой текстуры (без вышивки, поперечных швов и рельефных рисунков). Обязательно отсутствие складок на расстеленной простыни и наволочке.
- Полноценное питание с достаточным количеством белка, при необходимости — введение через зонд питательных смесей Нутризон, Оптимум и т. д.
Вся профилактика пролежней состоит в тщательном уходе за лежачим больным. Рекомендуется проветривать как помещение, так и кожный покров самого пациента (воздушные ванны), т.к. пролежни очень “любят” влажные кожные участки. Полноценное питание тоже способствует быстрому восстановлению организма после перенесенной травмы или заболевания. И следует помнить, что их развитие зачастую начинается незаметно. Потому профилактика считается хорошей предотвращающей мерой по образованию пролежней.


намучались мы с пролежнями у нашей бабули, как то все растирки ей не нравились, постоянно ворчала. А тут посоветовали нафтадерм. И он ей прямо зашел. Растирать не надо, тонким слоем нанес и все. И главное запах такой резкий, нам не нравился, а она говорит, он мне санаторий напомнил. И так хорошо подживать и затягиваться начали пролежни.