Скарлатина у детей
Скарлатина у детей: симптомы и лечение (много фото)
Скарлатина — это детское заболевание, относящееся к классу бактериальных инфекций. Характеризуется воспалительными процессами в лимфоидной ткани небных миндалин, неспецифическими нарушениями в системе терморегуляции организма и интоксикационным синдромом, обильной кожной сыпью на участках тела и лица (смотрите фото).
Вызывает заболевание возбудитель, относящийся к классификации бета- гемолитических бактерий класса Streptococcus, отличающийся большой агрессивностью. Попадая внутрь организма вырабатывает очень ядовитые эритротоксины, прозванные в медицине «красным ядом». Последствие воздействия присущи лишь данному классу стрептококка и обусловлено патологическими процессами, изменяющими слизистый и кожный покров.
Что это такое?
Скарлатина — инфекционная болезнь, вызванная обычно гемолитическим стрептококком группы А (Streptococcus pyogenes). Проявляется мелкоточечной сыпью, лихорадкой, общей интоксикацией. Источником распространения инфекции при скарлатине является человек.
Как можно заразиться скарлатиной?
Заражение скарлатиной может произойти воздушно-капельным путем, а также контактно-бытовым — то есть если находиться в одной комнате с зараженным человеком, общаться с ним, а также пользоваться общей посудой и другими бытовыми принадлежностями, вполне можно и самому почувствовать симптомы заболевания. Также инфекция иногда попадает в кровь через порез, ранку.
На сайте доктора Комаровского указано, что в отличие от некоторых других инфекций, заразным человек становится, как только у него возникнут первые признаки скарлатины. Возбудитель этой болезни — бета-гемолитический стрептококк группы А. Бактерии в процессе своей жизнедеятельности выделяют токсин, который попадает в кровь и вызывает клинические проявления скарлатины.
Существует гипотеза, согласно которой наиболее предрасположены к развитию данного заболевания дети со следующими факторами риска:
- СПИД или какие-либо иные нарушения иммунитета;
- сахарный диабет, патология надпочечников;
- хронический тонзиллит;
- атопический дерматит у детей;
- различные формы экссудативного диатеза;
- сниженная масса тела (или гипотрофия);
- хронические патологические изменения в носоглотке;
- регулярный прием глюкокортикостероидов или каких-либо иных средств, уменьшающих выраженность иммунного ответа.
Чаще всего взрослые не заражаются скарлатиной, даже если ею болеет их сын или дочь. Это объясняется более крепким иммунитетом взрослого. Кроме того, если мама и папа в детстве перенесли это заболевание, они получили своеобразную «прививку» — у них выработался особый иммунитет к данной инфекции. Однако в редких случаях взрослые все же заболевают. Скарлатина у них протекает как в легкой, так и в тяжелой форме.
Что происходит в организме после заражения?
Проникновение возбудителя скарлатины в организм в подавляющем большинстве случаев (а именно 97%) происходит через зев, реже «ворота инфекции» — это поврежденная кожа (ожоги, царапины, раны — 1,6%), легкие человека (1%), иногда половые органы (слизистая оболочка матки, так называемая, послеродовая скарлатина).
Попадая на слизистую или раневую поверхность, стрептококк группы А — возбудитель скарлатины — вызывает воспаление ткани в месте внедрения, с последующей гибелью и отторжением клеток. После стрептококк по лимфатическим сосудам и кровеносным проникает в лимфатические узлы, находящиеся по близости (в случае проникновения инфекции через слизистые верхних дыхательных путей, поражаются подъязычные, подчелюстные, шейные группы лимфоузлов).
В процессе своей «жизнедеятельности» стрептококк вырабатывает токсин, имеющий сходство с вегетативной нервной системой и нервно-сосудистым аппаратом. Вызывая цепочку патологических изменений в органах и работе организма больного, инфекция определяет основные симптомы скарлатины у детей: повышение температуры тела, острое воспаление небных миндалин, сыпь по коже лица и тела, поражение сердечнососудистой системы организма, нарушения в работе центральной и вегетативной нервной систем.
Классификация
Виды и признаки типичной формы скарлатины:
- среднетяжелая форма — высокая температура, выраженная сыпь, гнойная ангина, рвота. Продолжительность болезни 6-8 дней.
- легкая форма — температура до 38,5 С, легкая сыпь, слабая боль в горле. Продолжительность болезни 4-5 дней.
Тяжелая форма бывает трех видов:
- септическая — некротическая ангина, воспаление окружающих тканей.
- токсико-септическая — сочетание признаков предыдущих форм.
- токсическая — температура до 41 С, тяжелая степень интоксикации, многократная рвота, потеря сознания, галлюцинации, бред.
Атипичная скарлатина может протекать в следующих формах:
- рудиментарной — основным симптомом выступает единичная сыпь; болезнь в этой форме длится не дольше 2 дней.
- стертой — симптомы скарлатины минимальны, сыпи нет, боль при глотании, гиперемия горла, температура незначительная.
При экстрафарингеальной форме поражаются ткани регионарных лимфоузлов и ротоглотки, развивается лимфаденит. Миндалины практически не поражаются.
Инкубационный период
Первые симптомы заболевания появляются в среднем спустя 3-7 дней с момента заражения. Наиболее часто инкубационный период у детей длится два-три дня. Иногда он сокращается до одного дня или даже нескольких часов. В редких случаях инкубационный период может продлеваться до двенадцати дней.
Симптомы и признаки скарлатины в детском возрасте
Первыми симптомами скарлатины являются признаки острой интоксикации организма ребенка:
- Сонливость, вялость, слабость, разбитость, раздражительность;
- Головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- Резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
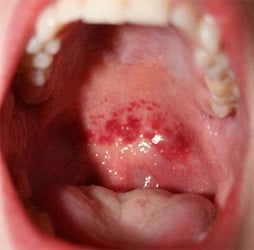
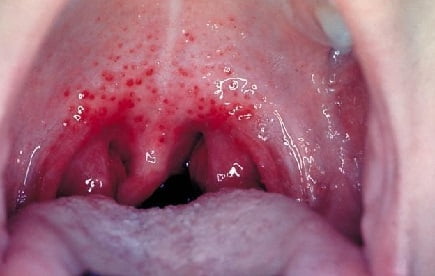
- Жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
Эти симптомы не позволяют выявить скарлатину, так как точно такие же симптомы могут возникнуть и при многих других болезнях, например при ангине. Однако довольно быстро появляются симптомы характерные именно для скарлатины:
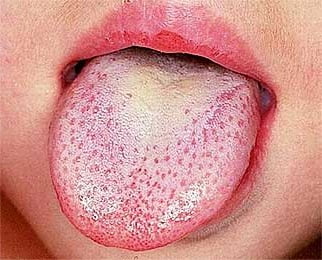
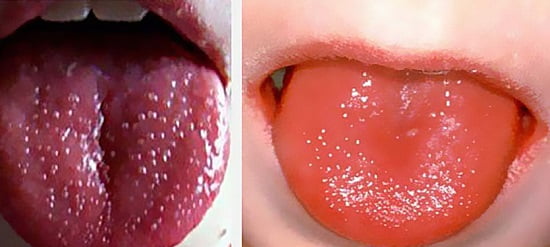
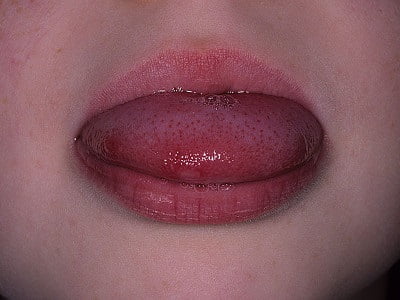
- Малиновый язык. В первые дни болезни язык покрывается белым налетом, сквозь который просвечивают отёчные красные сосочки. Через несколько дней этот налет слущивается, язык становится ярко-красным, блестящим, «малиновым».
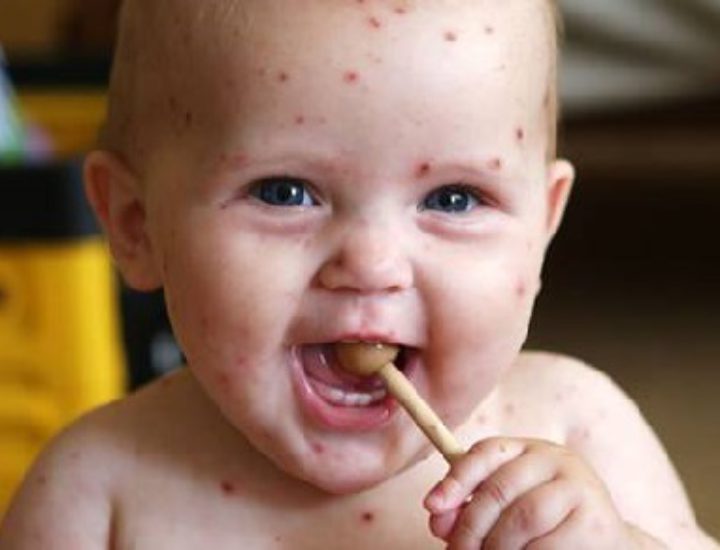
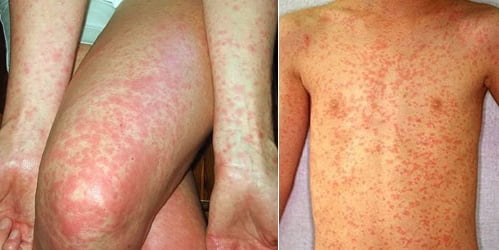
- Сыпь. Характерная для скарлатины сыпь появляется через 12-48 часов. Высыпания на коже имеют вид мелких красных точек. Вначале высыпания появляются на шее и верхней части груди, но потом быстро распространяется на все тело и лицо. Сыпь при скарлатине никогда не выступает в области носогубного треугольника. Бледность носогубного треугольника при скарлатине особенно подчеркивается горящими щеками и яркими припухшими губами ребенка. Если по месту образования сыпи провести пальцем, на некоторое время остается белая полоса, которая медленно меняет свой цвет обратно, с белого на ярко-красный. В глубоких складках кожи (в области локтевых сгибов, в подмышечных, подколенных складках, в области паха), могут появляться полосы темно-красного цвета, которые не бледнеют при надавливании.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой — в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь — на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Что касается органов пищеварительной системы, то при скарлатине их функция нарушается не резко. Для большинства пациентов характерен запор, однако у грудничков чаще встречается понос.
Как выглядит скарлатина у детей :фото
На фото ниже показано, как проявляется заболевание у ребенка.
Как отличить скарлатину от других болезней
Красная сыпь на коже может появляться и при некоторых других болезнях: кори, краснухе, атопическом дерматите. Гнойное воспаление миндалин также необязательно является проявлением скарлатины, так как поражение миндалин и ближайшей к ним области возможно, например, и при дифтерии.
Скарлатину можно отличить по следующим признакам:
- Белый носогубный треугольник.
- Точечная сыпь на красной отекшей коже. Особенно густо сыпь расположена в складках кожи и на сгибах конечностей.
- «Пылающий зев». Рот и горло красные, отечные. Область покраснения отделяется от неба резкой границей.
- «Малиновый язык» — отечный язык малинового цвета, на котором выделяются увеличенные сосочки.
- Шелушение кожи после начала выздоровления. На ладонях и ступнях она сходит полосами, а в остальных местах — мелкими чешуйками.
Повторная скарлатина
В норме, после перенесения скарлатины в организме вырабатываются антитела к эритротоксину. Но, если иммунитет крайне ослаблен, возможна повторная атака возбудителями, которая наступила еще до полного излечения. И тогда болезнь выходит на новый виток у, казалось бы, начавшего выздоравливать ребенка.
А повторное заболевание скарлатиной через длительное время после перенесенной болезни отмечается в 2 — 4 % случаев. Это связывают с тем, что применение антибиотика с первых дней болезни не дает организму успеть выработать антитела к эритротоксину
Но во второй раз скарлатина, как правила, проходит в более легкой форме. Лечение применяется аналогичное, разве что врач может назначить другой антибиотик, не тот, что был в первый раз.
Возможные осложнения
При отсутствии адекватного лечения и по некоторым другим причинам (слабость защитных сил, заражение высокоагрессивным штаммом стрептококка, предрасположенность к аутоиммунным процессам) могут развиваться осложнения.
Все последствия скарлатины подразделяют на три большие группы:
- Септические. В эту группу входят разнообразные гнойные инфекции — распространенная некротическая ангина, отиты, гнойный лимфаденит, паратонзиллярный абсцесс, пневмония и т. д. Наиболее тяжелыми являются сепсис и гнойный менингит. Септические осложнения могут быть ранними (возникать в первую неделю болезни) и поздними (развиваются спустя 2 недели и более). Септические осложнения связаны обычно с неадекватной антибактериальной терапией (несвоевременное назначение, незавершенный курс, неактивный в отношении стрептококка препарат) или полным отсутствием антибиотиков в лечении больных.
- Аллергические (инфекционно-аллергические) — всегда поздние, формируются ко 2–3 неделе. К ним относятся поражение суставов, почек, сердца после перенесенной скарлатины. Аллергические осложнения обусловлены тем, что стрептококк имеет антигены, сходные по своей структуре с некоторыми клетками человеческого организма. Из-за этой схожести иммунная система, начиная борьбу со стрептококком, повреждает не только чужеродные микробные клетки, но и свои собственные — развивается аутоаллергический ревматизм, миокардит, гломерулонефрит и т. д. Чтобы предотвратить инфекционно-аллергические осложнения, необходимо начинать антибактериальную терапию как можно раньше и проводить полноценный курс.
- Токсические. К ним относится инфекционно-токсический шок, развивающийся в первые дни болезни на фоне заражения большим количеством высокоагрессивного и высокотоксичного штамма стрептококка. Характеризуется резкой слабостью вплоть до потери сознания и комы, бледностью, падением артериального давления, угнетением дыхания, нарушениями работы сердца и т. д. В настоящее время встречается крайне редко.
В случае своевременного лечения скарлатина протекает достаточно легко: температура снижается на 3–4 день заболевания, к этому же времени (или даже раньше) проходят высыпания. Изменения языка, сухость кожи с последующим шелушением могут сохраняться еще недели 2–3.
Диагностика
Диагноз выставляют на основании клинических проявлений, эпидемиологических данных (контакт с больным любой формой стрептококковой инфекции). Также используют лабораторную диагностику. В остром периоде всем больным назначают общий анализ крови. Для скарлатины характерно повышение количества лейкоцитов и нейтрофилов в крови, увеличение СОЭ, что указывает на бактериальную причину инфекции.
Для подтверждения диагноза используют бактериологический метод, при котором выделяют бета-гемолитический стрептококк в посевах слизи из ротоглотки. Современными методами диагностики являются определение титра антистрептолизина-О, антител против ДНКазы и других ферментов, в том числе и антитоксинов стрептококков.
Чем лечить скарлатину?
Легкие формы скарлатины у ребенка лечат в домашних условиях, тяжелые — в условиях поликлиники. И в одном, и в другом случае больным назначают антибактериальные препараты пенициллинового ряда, если есть непереносимость этих препаратов — антибиотики другой группы.
Длительность курса лечения определяется индивидуально, но в среднем — это 10 дней. Через сутки после начала терапии состояние человека заметно улучшается, однако антибиотикотерапию необходимо обязательно довести до конца.
Помимо назначения антибиотиков лечение скарлатины включает:
- Постельный режим.
- Медикаментозную симптоматическую терапию — жаропонижающие препараты, противоаллергические лекарства и прочие средства.
- Диету (пища должна быть теплой, не твердой, предпочтение лучше отдавать овощам и фруктам), обильное питье, которое необходимо для уменьшения интоксикации.
- Местное лечение — сосательные таблетки и спреи с обезболивающим и антисептическим действием, полоскание горла растворами фурацилина, соды, отварами лекарственных трав.
Возобновлять посещение сада или школы деткам, переболевшим скарлатиной, можно не ранее чем через три недели после начала болезни, даже если состояние здоровья больного улучшится намного раньше.
Образ жизни ребенка во время болезни
Инфекция ослабляет малыша, поэтому ему нужно обеспечить постельный режим, в помещении без яркого света и громких звуков. Максимально снизить уровень стрессовых воздействий.
Несмотря на то, что в нашем обществе принято закармливать больных детей, в случае со скарлатиной лучше этого не делать. Давать кушать надо понемногу, все продукты должны быть проварены и перетерты, чтобы их было легко глотать. Пища должна быть теплой, а не горячей. Диета при этом исключает острые, соленые и пряные продукты, которые раздражают горло. Что касается режима питья, то пить надо много. Лучше, если это будет щелочное теплое питье. Доступ к нему у малыша должен быть круглосуточно. Нельзя допустить обезвоживание. Поить нужно дробно, то есть по глотку, но часто.
Купать малыша во время скарлатины нежелательно, по крайней мере в течение первых 5-7 дней. Смена температур и лишнее раздражения только усилят проявления сыпи. Обрабатывать чем-либо сыпь тоже не стоит.
Можно ли купать ребенка?
Мытье при скарлатине не запрещено. Напротив, детей стоит купать, поскольку это снизит зуд кожи и станет профилактикой расчесов сыпи.
Однако важно соблюдать некоторые правила:
- вода в ванне не должна быть слишком горячей или очень прохладной.
- если у ребенка лихорадка, ванну заменяют обтиранием.
- кожу не следует тереть мочалкой или губкой.
- для смывания мыльной пены вместо душа лучше делать обливания из ковшика.
- после купания вытирать полотенцем ребенка не советуют. Лучше промокнуть воду, завернув малыша в простынь или пеленку.
Профилактика
Так как больной скарлатиной ребенок заразен 22 дня от начала болезни, в детском саду и в школе проводятся карантинные мероприятия:
- Неболевшие скарлатиной дети, контактировавшие с больным, изолируются на 7 дней (это правило касается дошкольных учреждений и 1-2 класса школы).
- Для посещения допускаются ранее болевшие скарлатиной и выздоровевшие дети по истечении 12 дней после устранения клинических проявлений.
- Допуск в детское учреждение переболевших ОРЗ, ангиной и другими респираторными инфекциями разрешается при наличии справки с подтверждением антибактериального лечения.
- Зафиксированные в течение 7 дней после последней регистрации скарлатины дети с ангиной также изолируются на 22 дня с появления первых признаков.
- Работники (декретированная группа), ранее не болевшие и бывшие в контакте с больным, допускаются до работы, за ними устанавливается 7-дневное медицинское наблюдение.
- Текущая дезинфекция проводится с 0,5% хлорамином, посуда и белье кипятятся. Заключительная дезинфекция нецелесообразна.
- Работники детских учреждений после болезни на 12 дней переводятся на работу, где они будут эпидемиологически неопасны.
Каждый раз после фиксации скарлатины карантин продлевается еще на 7 дней.