Ревматоидный артрит
Ревматоидный артрит пальцев рук — первые симптомы и способы лечения
Ревматоидный артрит (РА) — это хроническое, медленно-прогрессирующее системное заболевание соединительной ткани инфекционно-аллергической природы с преимущественным поражением периферических суставов. Патологический процесс приводит к полному разрушению суставных тканей, к грубым деформациям и развитию анкилозов, что приводит к потере функций суставов и к инвалидности.
У женщин болезнь диагностируется в 3 раза чаще, чем у мужчин. Патология развивается у людей любого возраста и даже у детей (ювенильный ревматоидный артрит), но пик приходится на возраст 40-50 лет. Распространенность недуга составляет 5,2% для женщин и 2,5% для мужчин. В международной классификации болезней 10 пересмотра (МКБ 10) этой патологии присвоен шифр М05.
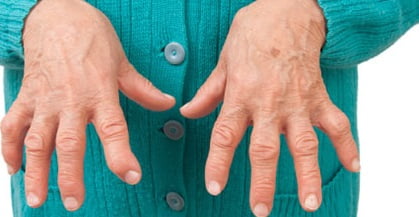
Что это такое?
Ревматоидный артрит — это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Причины развития
Точные факторы, способствующие появлению ревматоидного артрита, не установлены. Предположительные причины развития ревматоидного артрита:
- ослабленный иммунитет и аллергия;
- ожирение;
- болезни печени и почек;
- различные травмы, операции в анамнезе;
- вирусы и бактерии (латентная инфекция);
- стресс и длительная депрессия;
- передозировка гормональных препаратов;
- вредные привычки;
- наследственность.
Какой бы фактор не вызвал это заболевание, оно обязательно повлечет за собой нарушение работы иммунной системы.
Патогенез
Ревматоидный артрит специалистами относится к аутоиммунным заболеваниям. Для этой группы заболеваний характерно поведение клеток-защитников — лимфоцитов. Они, вместо того, чтобы активно диагностировать чужеродные бактерии, грибы, вирусы, и уничтожать их, начинают атаковать собственные здоровые клетки.
Этот патологический процесс нарушения взаимодействия клеток иммунной системы в иммунном ответе состоит из следующих этапов:
- Синовиоциты приобретают черты макрофагов, выделяют провоспалительные цитокины, в первую очередь фактор некроза опухоли альфа, интерлейкин 1, становятся антигенпрезентирующими клетками и вызывают активацию Т-хелперов 1 типа.
- В клетках синовиальной жидкости и в синовиальной оболочке сустава появляется большое количество Т-хелперов 1 типа, выделяющих гамма-интерферон и активирующих макрофаги.
- Активированные макрофаги и моноциты продуцируют провоспали-тельные цитокины: фактор некроза опухоли альфа, ИЛ-1, ИЛ-6.
- Повышение концентрации ИЛ-8 в синовиальной жидкости вызывает высокую концентрацию в ней нейтрофилов.
- ИЛ-1 вызывает лихорадку, активацию остеокластов, что способствует остеопорозу субхондральной пластинки кости. Фактор некроза опухоли вызывает появление молекул адгезии на поверхности эндотелиоцитов, способствуя экссудации, вызывает похудание, анемию хронического воспаления. I16, активируя гепатоциты, вызывает повышение продукции ими С-реактивного белка; активирует В-лимфоциты (превращение их в плазматические клетки).
- В крови значительно повышается концентрация плазматических клеток, продуцирующих иммуноглобулины.
- В крови и синовиальной жидкости у 80% больных резко увеличивается концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы).
- Выделение эндотелиального фактора роста способствует разрастанию капилляров синовиальной ткани. Ангионеогенез и пролиферация активных фибробластов, синовиоцитов приводят к образованию паннуса — агрессивной ткани, имеющей признаки опухолеподобного роста, способной внедряться в хрящ, суставную поверхность кости, образуя эрозии, и в связочный аппарат. Важно отметить, что составляющий паннус клон неконтролируемо размножающихся, агрессивных синовиоцитов образуется сравнительно поздно — через несколько месяцев от начала заболевания.
- Образование иммунных комплексов в крови в результате взаимодействия IgG с ревматоидными факторами приводит к активации комплемента и повреждению микроциркуляторного русла, что объясняет висцеральные проявления ревматоидного артрита. На поздних этапах ревматоидного артрита пролиферативные процессы (рост паннуса) могут не зависеть от аутоиммунных механизмов и поддерживаются автономно.
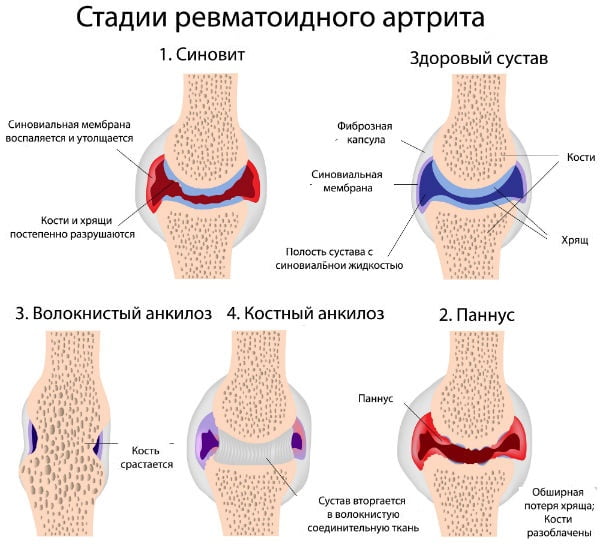
Симптомы ревматоидного артрита
Ревматоидная патология проявляется ограниченно (поражение суставов) и системно (повреждение органов). Симптомы ревматоидного артрита развиваются постепенно, до системных проявлений проходят месяцы, иногда годы. Однако нередки и острые формы, когда состояние ухудшается молниеносно.
Внесуставные признаки:
- сосудистая патология — атеросклероз, васкулит;
- заболевания крови — тромбоцитоз, анемия;
- почечная патология — гломерулонефрит;
- атрофия мышц, прикрепленных к пораженным суставам;
- патологии дыхания — плеврит, интерстициальная пневмония;
- патология сердца — воспаление оболочек (от перикарда до миокарда), поражение клапанов;
- ЖК-патология — метеоризм, боли в эпигастрии, реже увеличение печени;
- поражение нервной системы — нейропатия, цервикальный миелит, мононевриты;
- зрительная патология — склерит, язвенная кератопатия, сухой кератоконъюктивит;
- поражение слюнных желез;
- ревматоидные узелки — болезненные, плотные, расположенные на коже образования диаметром до 2 см, возможно их появление во внутренних органах (узлы не спаяны с окружающими тканями, подвижны).
Суставные симптомы:
- местное повышение температуры;
- симметричное поражение суставов;
- изначально боли уменьшаются при небольших нагрузках (отличие от артроза);
- суставной синдром — утренняя скованность пораженных суставов, продолжающаяся до 1 ч.;
- боли усиливаются глубокой ночью, ближе к утру (монотонный характер, схожий с зубной болью);
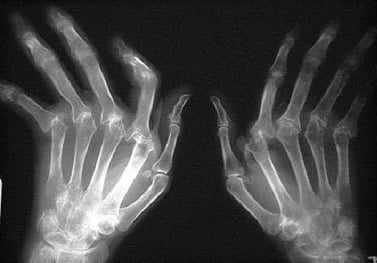
- излюбленная локализация патологии во II и III (указательный и безымянный пальцы) пястно-фаланговые (выступающие при сжатии руки в кулак), проксимальные межфаланговые (расположенные дальше от середины тела), реже лучезапястные и коленные, локтевые и суставы голеностопа (исключение — пястно-фаланговый большого пальца и дистальные межфаланговые).
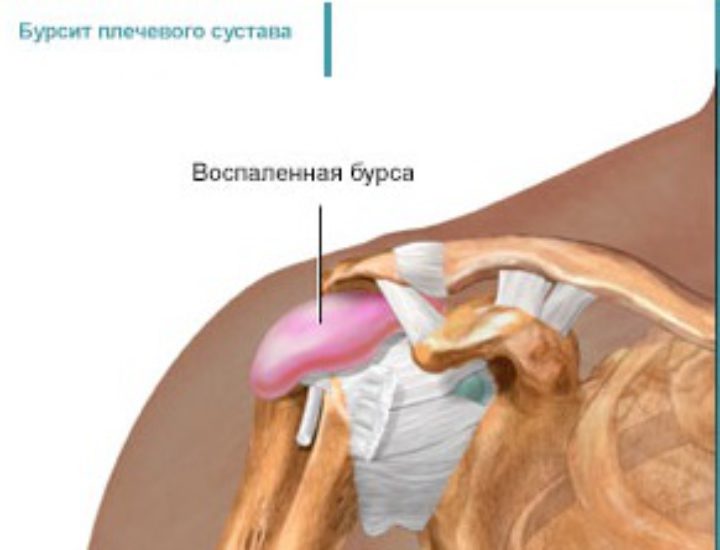
Поражение околосуставных тканей проявляется бурситами, тендосиновитами, патологической подвижностью, приводящей к подвывиху. С развитием патологии суставы увеличиваются и деформируются, возникают контрактуры:
- подвывих атланта (I позвонок);
- коксартроз — хромота вследствие поражения тазобедренного сустава;
- деформация перстнечерпаловидного сустава — грубый голос, проблемы с глотанием;
- ревматоиднаядеформация кисти — «лебединая шея», «плавник моржа», веретенообразные пальцы, «рука с лорнетом»;
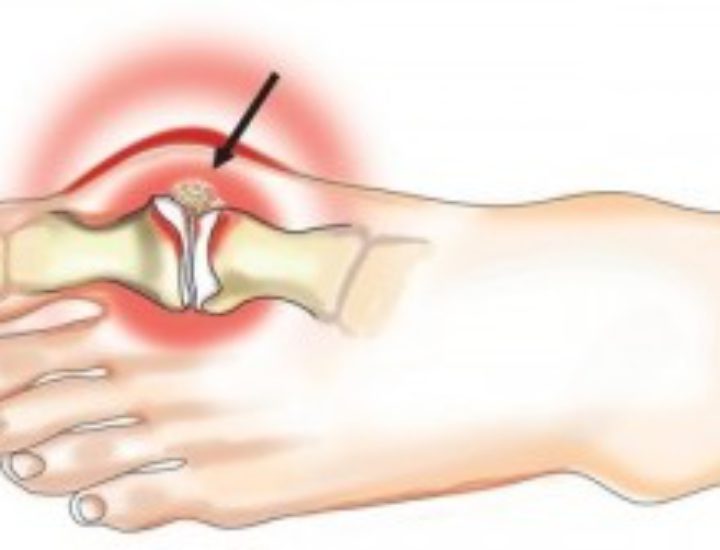
- ревматоидная стопа — деформированный большой палец;
- ревматоидное колено — киста Бейкера.
Общая симптоматика:
- увеличенные без видимой причины лимфоузлы;
- субфебрилитет (незначительная гипертермия);
- слабость;
- снижение аппетита, похудение.
Специфические формы ревматоидного артрита:
- Ювенильный артрит — начинается до 16 лет, обычно поражаются крупные суставы.
- Синдром Фелти — на фоне полиартрита увеличивается селезенка.
- Синдром Стилла — высокая лихорадка, характерная сыпь.
- Олиго-, моноартрит — поражение одного крупного сустава, чаще коленного.
- Псведосептический артрит — преобладание системных симптомов с выраженным общим недомоганием и температурой.
Периоды улучшения могут длиться до 2 лет, однако недуг вновь заявляет о себе более выражено.
Диагностика ревматоидного артрита
В 1997 году Американской коллегией ревматологов были предложены критерии диагностики ревматоидного артрита, которые актуальны и по сей день.
При выявлении 4-х из 7 этих критериев данный диагноз считается достоверным:
- Ревматоидные узелки.
- Положительный ревматоидный фактор.
- Утренняя скованность суставов, которая длится более 1 часа в течение 6-ти недель.
- Поражение трех и более суставов.
- Поражение суставов кисти.
- Характерные рентгенологические изменения.
- Симметричность поражение, то есть заболевание одинаковых суставов слева и справа.
Доставка Щебень гранитный 5-20. .
Но, к сожалению, данные признаки можно обнаружить лишь на более поздних стадиях развития заболевания. Поэтому при появлении симптома утренней скованности, припухлости или болезненности в суставах кисти, рекомендовано как можно быстрее обратиться к ревматологу. Ранние формы ревматоидного артрита гораздо лучше поддаются лечению.
В лабораторных анализах выявляются следующие изменения:
- В анализе крови: снижение концентрации гемоглобина и уменьшение количества эритроцитов, тромбоцитов на фоне ускоренного СОЭ (скорость оседания эритроцитов). Кроме того, у пациентов с ревматоидным артритом увеличивается концентрация воспалительных факторов, таких как С-реактивный белок, гамма-глобулин.
- Обращает на себя внимание наличие в крови ревматоидного фактора. Ревматоидный фактор — это особое вещество, которое выделяется иммунной системой для борьбы с клетками оболочки суставов. Выявление этого показателя в крови говорит не только о наличии ревматоидного артрита, но также характеризует степень активности процесса.
Основополагающее значение для диагностики ревматоидного артрита имеет рентгенография суставов, как правило, суставов кистей и стоп. Сужение суставных щелей, а также признаки разрушения участков костей, прилегающих к суставу, говорит в пользу ревматоидного артрита.
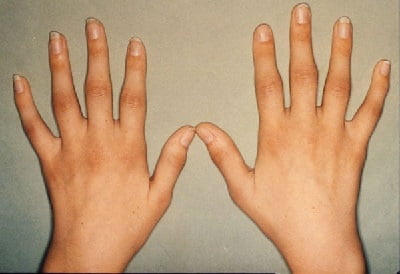
Ревматоидный артрит в начальной стадии
Медикаментозное лечение
Так как точных причин развития ревматоидного артрита не выявлено, то лечение заболевания сводится к проведению симптоматической терапии и предупреждению дальнейшего прогрессирования деформации суставов.
Препараты при ревматоидном артрите подбирает лечащий врач, в зависимости от клинической картины заболевания:
- Базисные препараты. Базисные препараты для лечения ревматоидного артрита (сульфасалазин, метотрексат, аминохинолиновые препараты, лефлуномид, азатиоприн, циклофосфан, циклоспорин, ремикейд, тимодипрессин и т.д) в комбинации с гормонами способствуют снижению активности ревматоидного артрита. Лечение базисными препаратами назначает на срок не более 6 месяцев. Всего существует пять групп базисных препаратов для лечения ревматоидного артрита: препараты золота, цитостатики, антималярийные препараты, сульфаниламиды и Д-пеницилламин.
- НПВС. НПВС (диклофенак, ибупрофен, нимесил, мовалис, индометацин, список нестероидных противовоспалительных средств) обладают противовоспалительным эффектом, данные препараты угнетают активность фермента, вызывающего разрушение суставного хряща, снижают признаки воспаления и уменьшают боли в суставах. НПВС необходимо назначать с осторожностью, при длительном применении и при комбинированном использовании нескольких препаратов данной группы существенно возрастает риск появления побочных эффектов.
- Биологические агенты. Биологические препараты (галофугинон, этанерцепт, хумира, актемра, ритуксимаб, оренция) имеют протеиновую основу, они разработаны благодаря генной инженерии. Основным их предназначением также является подавление процесса воспаления благодаря воздействию на особые составляющие иммунной системы человека.
- ГКС. Глюкококртикостероиды (гормональные препараты) (преднизолон, дексаметазон, метилпреднизолон, триамцинолол) назначаются как при наличии системных проявлений заболевания, так и при их отсутствии. Сегодня в лечении ревматоидного артрита практикуют лечение и малыми, и большими дозами гормонов (пульс-терапия). Кортикостероиды отлично купируют болевой синдром.
Последним поколением лекарств против ревматоидного артрита являются препараты, избирательно уменьшающие активность воспалительных веществ в организме: интерлейкинов, фактора некроза опухоли (ФНО) и других. Они доказали свою эффективность не только в ходе фармакологических испытаний, но и в реальной клинической практике. Еще одним их плюсом является редкое возникновение побочных реакций.
Основные представитель этой группы препаратов:
- Инфликсимаб (синонимы — Ремикейд, Фламмэгис);
- Этанерцепт (синоним — Энбрел);
- Адалимумаб.
Почему эти лекарства не получили широкого распространения? Дело в цене. Стоимость 20 мл препарата, в среднем, составляет 45000-50000 тыс. руб. Позволить себе это может далеко не каждая больница или пациент.
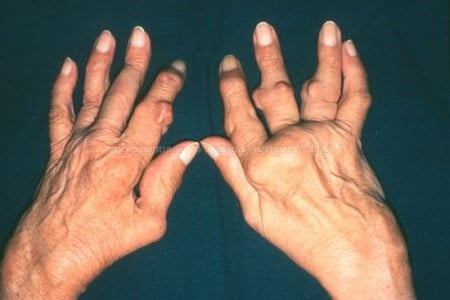
Ревматоидный артрит: запущенная форма
Физиотерапия
Физиотерапевтические способы лечения:
- Лазеротерапия;
- Лечение ультразвуком;
- Индуктотермия;
- Лечение импульсными токами;
- Ультрафиолетовое облучение;
- Электрофорез с лечебными препаратами;
- Грязелечение;
- Парафинотерапия и другие физиотерапевтические методы.
Физиотерапевтические методы оказывают эффективное лечебное воздействие в начале болезни, а помимо этого — в период реабилитации.
Последствия и осложнения ревматоидного артрита
Последствия ревматоидного артрита зависят от своевременности постановки диагноза и назначения специфической терапии, от степени активности процесса и варианта его течения, от наличия повреждений внутренних органов и соблюдения всех врачебных рекомендаций.
Очень часто из-за грубых деформаций суставов пациенты становятся инвалидами, значительно снижается качество их жизни. В случае присоединения внесуставных поражений может развиваться сердечная, легочная, почечная недостаточность, которые становятся причиной летального исхода. Значительно увеличивается риск фатальных сердечно-сосудистых событий (инфаркт, инсульт).
Из-за необходимости постоянно принимать гормональные препараты, нестероидные противовоспалительные и цитостатики развиваются тяжелые побочные эффекты медикаментозной терапии.
Профилактика
Профилактика представленного заболевания обычно включает в себя недопущение и устранение пусковых факторов недуга. К таким относят наличие в организме скрытых постоянных очагов инфекции (синуситы, кариес, тонзиллиты), продолжительные стрессы, вредные привычки, переохлаждение. Особенное значение это приобретает, если имеются наследственные риски, а также в случае обнаружения ревматоидного фактора, но отсутствии клинических симптомов недуга.
Прогноз
Ревматоидный артрит относится к заболеваниям с неблагоприятным прогнозом. Это значит, что, несмотря на проводимое лечение, добиться полного выздоровления невозможно. Кроме того, препараты для лечения отличаются крайне высокой токсичностью.
Продолжительность жизни пациентов с ревматоидным артритом в среднем на 5-10 лет меньше, чем в общей популяции. У таких пациентов за счет постоянного хронического воспаления повышен риск внезапной сердечно-сосудистой смерти, внутренних кровотечений, инфекционных осложнений.

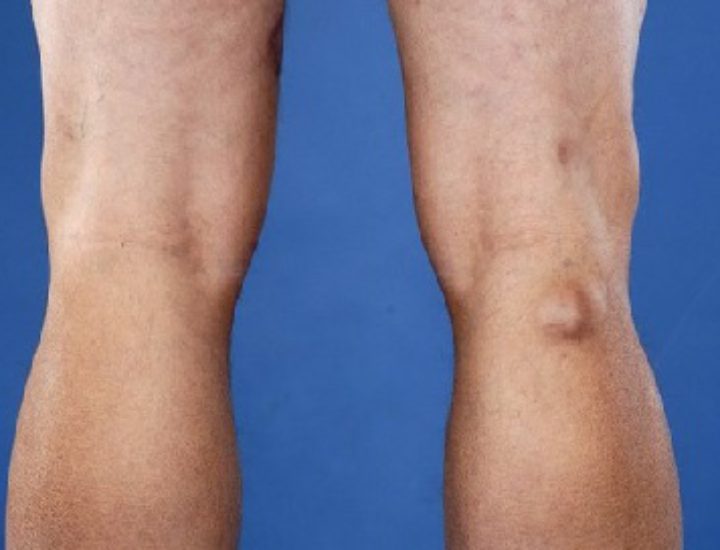
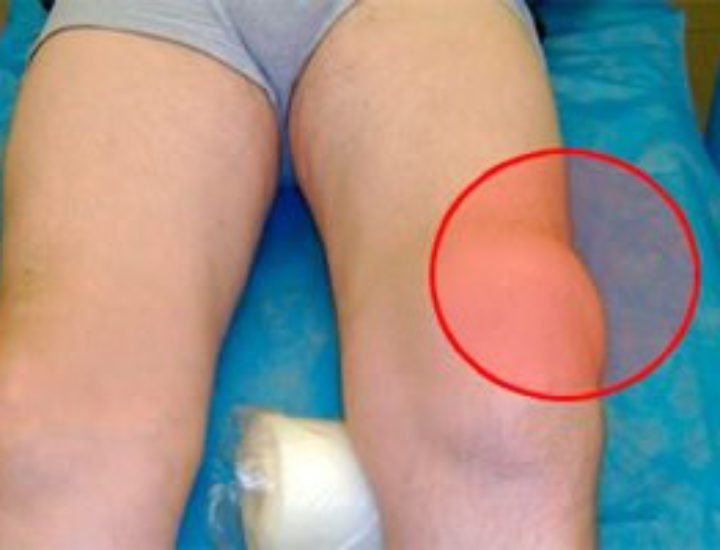

мне до сих пор врачи не могут дать ответа - почему у меня появился ревматоидный артрит. Предрасположенности нет, не пью, не курю, лишнего веса нет… Загадка. Есть версия что это осложнение после простуды, но я честно не помню, болела ли я перед наступлением заболевания. Лечусь с 2011 года, знаю немало народных методов, применяю на практике. Кроме основного лечения пью еще сусталайф. С ним не так часто обостряется. Раньше раз в месяц стабильно пальцы распухали и не двигались почти. Сейчас намного реже такое происходит, да и боль прошла почти
При артрите нужно, чтобы врач проводил обследование и назначал лечение. У меня комплексный подход к артриту. Начинаю с медикаментов и заканчивая скипидарными ваннами. Раньше для этого нужно было в санаторий ездить, а теперь покупаю в аптеке эмульсию Скипар и с ней дома ванны себе делаю
Боли жуткие, если ничего не предпринимать. Поэтому я сразу стала прислушиваться к врачу и по его совету начала принимать эваларовскую хонду Дринк. Это напиток, в составе у которого есть коллаген, гиалуроновая кислота, глюкозамин, хондроитин. Всё самое полезное и важное для суставов. Сейчас уже всё гораздо лучше. Покупаю в интернет-магазине фитомаркет.