Склеродермия
Склеродермия: симптомы, причины и способы лечения
Склеродермия представляет собой аутоиммунное поражение соединительной ткани, которое проявляется очагами склероза и воспаления в кожных покровах и внутренних органах. Заболевание протекает в двух основных вариантах: системном и локализованном.
По статистике болезнь встречается примерно в 20 человек на 1 млн в год. При этом ограниченная форма преимущественно диагностируется у детей и подростков женского пола. Приблизительное соотношение женщин и мужчин со склеродермией составляет 6:1.
Что это такое?
Склеродермия — аутоимунное заболевание соединительной ткани, с характерным поражением кожи, сосудов, опорно-двигательного аппарата и внутренних органов (легкие, сердце, пищеварительный тракт, почки), в основе которого лежит нарушение микроциркуляции, воспаление и генерализованный фиброз.
Причины возникновения
До настоящего времени единого мнения ученых о причине склеродермии нет, поэтому уместнее говорить об изученных провоцирующих факторах. К ним относятся:
- обморожение;
- воздействие вибрации;
- перенесенная малярия;
- сбой в работе эндокринной системы;
- травмы;
- наследственная предрасположенность и выявленные генетические изменения;
- заражение вирусами, особенно цитомегаловирусом;
- пыль из кварца и от каменного угля;
- контакт с органическими растворителями;
- полимерный материал винилхлорид;
- некоторые сильнодействующие цитостатики, используемые в химиотерапии опухолей.
Изучение состава крови пациентов со склеродермией позволило выявить повышенное содержание VIII фактора свертывания, ферментов (гранзим-А), способных повредить внутреннюю оболочку сосудистой стенки.
Классификация склеродермии
В зависимости от распространенности патологического процесса различают следующие формы данного заболевания:
- диффузная (распространенное поражение кожи, раннее развитие патологии внутренних органов);
- склеродермия без склеродермы (феномен Рейно; уплотнения на коже отсутствуют; отмечаются признаки поражения внутренних органов);
- лимитированная, или ограниченная (длительное время сохраняется лишь синдром Рейно, к которому впоследствии добавляется поражение кожи в области кистей, стоп и лица, а за ним и внутренних органов);
- перекрестные формы (сочетание признаков системной склеродермии с другими заболеваниями соединительной ткани);
- пресклеродермия (изолированный синдром Рейно плюс характерные для системной склеродермии изменения капилляров);
- ювенильная склеродермия (дебют в возрасте ранее 16 лет, поражение кожи по типу очаговой склеродермии, образование контрактур, поражение внутренних органов не проявляется клинически, а выявляется только при проведении обследования).
Стоит отметить, что каждая из указанных форм заболевания дополнительно характеризуется и определенными изменениями сосудов, выявляемыми при капилляроскопии, а также некоторыми особенностями анализа крови. Однако, поскольку данная статья предназначена для широкого круга читателей, мы приняли решение не нагружать вас столь специфичными данными.
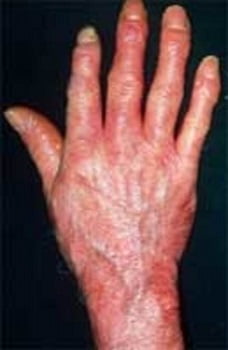
Общие симптомы склеродермии
Симптоматика отличается в зависимости от формы склеродермии. Некоторые симптомы могут вести себя как отдельные заболевания, и даже поддаются местному лечению. Однако существует несколько общих проявлений склеродермии для всех форм:
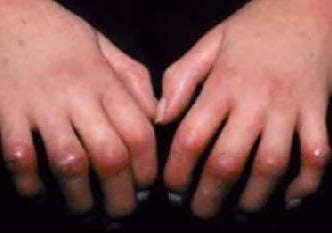
- Синдром Рейно — поражение конечностей в ответ на холодную погоду или стрессы. Мелкие сосуды становятся гиперчувствительными к температуре и импульсам нервной системы, поэтому пальцы или даже ладони немеют на фоне вазоспазма (уменьшение диаметра сосудов). На фоне хронического течения изменяется цвет рук и стоп, могут наблюдаться боли в конечностях, покалывания и зуд.
- Видоизменение кожных покровов. Наиболее распространены поражения конечностей и лица. Кожа чрезмерно натягивается, из-за этого появляется характерный блеск. Наблюдается отек на фалангах и между пальцами. Изменение кожи и припухлости возникают вокруг кистей и около губ. Движения могут становиться болезненными и затрудненными.
- ГЭРБ — гастроэзофагеальная рефлюксная болезнь, связанная с дисфункцией и утолщением стенок пищевода и поражением его мышечного сфинктера. Наблюдается повреждение стенок вследствие повышения кислотности и отрыжки. Перистальтика желудка нарушается, поэтому переваривание пищи становится затрудненным. Появляются проблемы с всасыванием микроэлементов и витаминов через стенки желудочно-кишечного тракта. Из-за ГЭРБ может появиться авитаминоз и незначительные гормональные сбои.
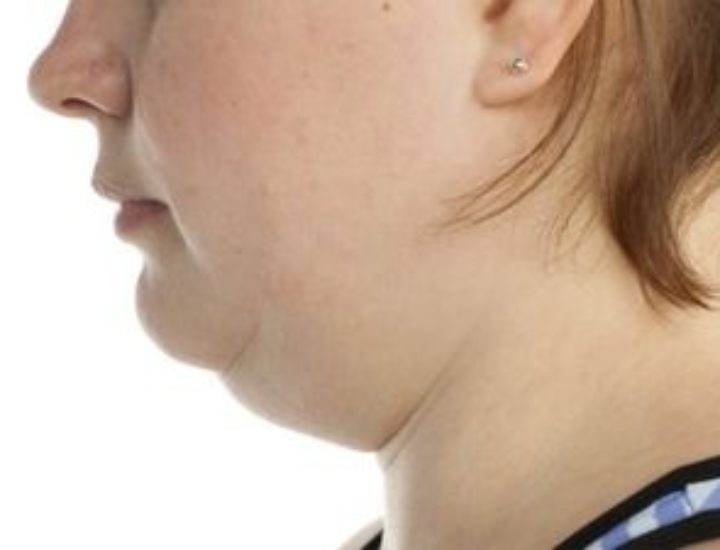
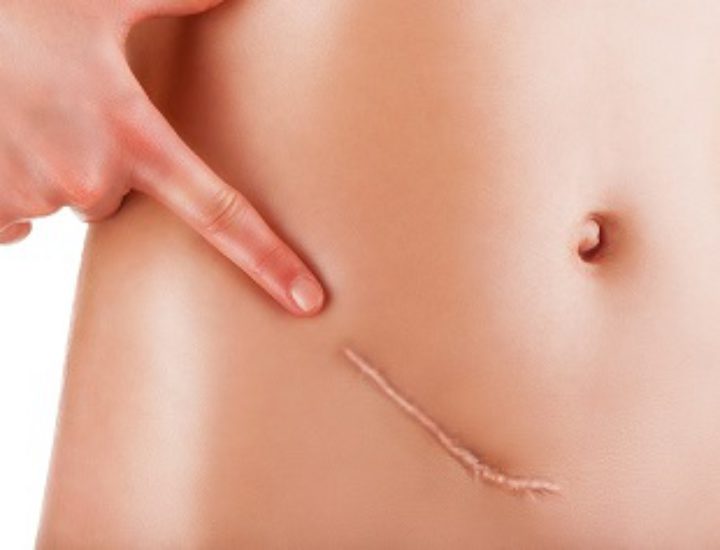
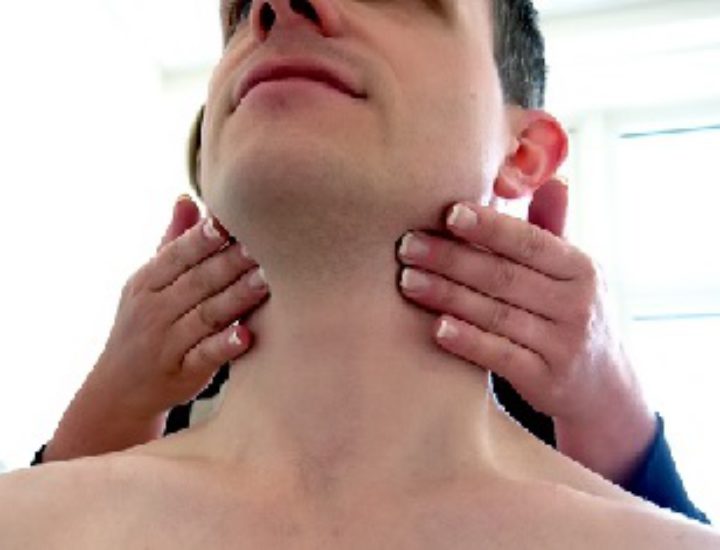
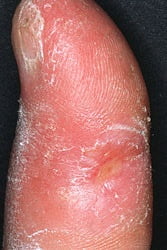
Как выглядит склеродермия: фото
На фото ниже показано, как проявляется заболевание у человека.
Диагностика
После посещения терапевта, пациент направляется к ревматологу, который оценивает симптоматику и решает как лечить заболевание. Проводится внешний осмотр, где оценивается:
- Изменение кожи на конечностях и запястно-фаланговых суставах;
- Патологии кончиков на пальцах;
- Характерные изменения кожных покровов тела и лица.
Лабораторные анализы позволяют выявить основные нарушения в организме — структурные, обменные, функциональные:
- биохимия крови — высокий уровень мочевины, креатинина указывает на почечную недостаточность, высокий билирубин говорит о поражении жёлчных протоков;
- клинический анализ крови — выявляют анемию, тромбоцитопению (снижение тромбоцитов), при неблагоприятном течении болезни — повышение СОЭ;
- анализ крови для определения уровня CXCL4 и NT-proBNP — биологически активных веществ, повышение выработки которых свидетельствует о пневмофиброзе и лёгочной гипертензии;
- клинический анализ мочи — обнаруженный белок и эритроциты говорят о функциональной недостаточности почек;
- анализы на аутоантитела (ревматоидный фактор) — проводят для выявления аутоиммунного заболевания;
- анализ на С-реактивный белок выявляет острую стадию воспаления в организме.
Также больному проводят:
- ЭКГ для выявления нарушений работы сердца;
- УЗИ внутренних органов для оценки их структуры и функций;
- трансторакальную эхографию для определения давления в лёгочной артерии;
- капилляроскопию ногтевого ложа для изучения состояния периферических капилляров;
- измерение жизненного объёма лёгких для выявления степени вовлечения органа в склеротический процесс;
- измерение жизненного объёма лёгких для выявления степени вовлечения органа в склеротический процесс;
- гистологическое исследование (биопсия) кожи и лёгких для выявления склеротических изменений тканей.
Помимо лабораторных, применяются радиологические способы исследования: компьютерная томография и рентгенография, которые необходимы для выявления остеомиелита, пневмофиброза, очагов кальциноза, сформированных под кожей.
Осложнения
Склеродермия поражает практически все органы и системы человека. Поэтому данное заболевание считается трудноизлечимым.
Изначально от склеродермии, конечно, страдает кожа. По этому признаку и диагностируют это заболевание. Стандартная картина — это вздувшиеся и покрасневшие участки кожи на голове и кистях. Помимо этого, часто в данных участках нарушается кровообращение, появляются нарывы, меняется форма ногтя, выпадают волосы. Меняются черты лица, появляются морщины. Кожа теряет свои качества. Случается, что болезнь захватывает не только голову и руки, но и другие участки тела. В этом случае болезнь называется диффузной склеродермией, если же поражены только определённые участки тела, то это лимитированная склеродермия.
Случается, что болезнь поражает мышечную систему. От этого мышечные волокна деформируются, отмирают некоторые фрагменты, объём мышечной ткани становится меньше, а связки, напротив, становятся больше. Если болезнь даёт осложнение на скелет человека, то деформируются пальцы на всех конечностях. Это тоже один из признаков склеродермии.
Примерно у 50 % больных склеродермией страдают и органы пищеварительного тракта. Если провести УЗИ этих органов и обнаружатся их изменения, это тоже будет признаком склеродермии. Помимо этого, практически две трети пациентов страдают проблемами с работой сердца и лёгких.
Способы лечения склеродермии
Как лечить склеродермию зависит от формы заболевания, степени распространения патологического процесса и глубины поражения органов и систем. Основные терапевтические методы включают прием следующих медикаментов:
- Антифиброзные сосудистые препараты, действие которых направлено на предотвращение спазма кровеносных сосудов. Наиболее эффективными средствами сосудистого расширения считаются блокаторы кальциевых каналов. К ним относятся: дигидропиридины (амлодипин, нифедипин, никардипин), фенилалкиламины (галлопамил, верапамил) и производные пиперазина (флунаризин, циннаризин).
- Антиагреганты, препятствующих тромбообразованию. Такие препараты как ацетилсалициловая кислота, тиклопидин, дипиридамол усиливают результативность сосудорасширяющих лекарств.
- Антифиброзное лечение. Врачи при склеродермии часто назначают больному пеницилламин, который угнетает образование коллагена. Таким образом, происходит блокировка чрезмерного формирования соединительной ткани.
- Противовоспалительная терапия диклофенаком, кетопрофеном, ибупрофеном, нимесулидом в стандартных дозировках устраняются нарушения работы опорно-двигательного аппарата.
- Симптоматическое лечение, которое направлено на устранение отдельных симптомов заболевания. Так, при воспалении нижнего отдела пищевода врачи рекомендуют придерживаться правил дробного питания и принимать курс прокинетиков в виде меклозина, домперидона или ондансетрона. Поражения тонкого кишечника требуют применения антибактериальных средств (амоксициллин, эритромицин и метронидазол). Проявления легочного фиброза купируются невысокими дозами преднизолона.
Терапия ограниченных форм склеродермии носит индивидуальный характер. Цель такого лечения — это остановка прогресса склерозирующего воспаления кожных покровов.

Физиотерапия
Больным склеродермией показаны:
- массаж;
- электрофорез с ферментными, рассасывающими, противовоспалительными препаратами;
- лазеротерапия;
- светолечение — ПУВА-терапия (лечение ультрафиолетом).
Хороший эффект оказывают углекислые и сероводородные ванны. Пациентам с системной формой заболевания назначаются сеансы акупунктуры (иглоукалывания).
Питание и диета
Склеродермия не относится к заболеваниям, при которых необходима какая-либо специфическая диета. Тем не менее, корректное питание позволяет уменьшить дискомфорт и облегчить общее состояние больного.
При склеродермии рекомендуется придерживаться следующих принципов питания:
- при поражении пищевода следует избегать твердой пищи;
- необходимо употреблять достаточное количество калорий;
- следует избегать больших доз витамина C (более 1000 мг/день), так как он стимулирует формирование соединительной ткани;
- при поражении кишечника необходимо употреблять пищу, богатую растительными волокнами;
- следует употреблять большое количество витаминов и минералов, так как зачастую их всасывание в кишечнике нарушено;
- при поражении почек целесообразным является уменьшение количества поступающей с пищей соли и воды.
Прогноз
При склеродермии прогноз остается наиболее неблагоприятным среди системных заболеваний соединительной ткани и в значительной степени зависит от формы и течения заболевания. По результатам 11-ти исследований, 5-летняя выживаемость больных склеродермией колеблется от 34 до 73% и в среднем составляет 68%.
Факторами неблагоприятного прогноза являются:
- мужской пол;
- распространеннная форма;
- возраст начала болезни старше 45 лет;
- анемия, высокая СОЭ, выделение белка с мочой в начале болезни;
- фиброз легких, легочная гипертензия, аритмия и поражение почек в первые 3 года болезни.
Все больные склеродермией подлежат диспансерному наблюдению. Врачебный осмотр осуществляется каждые 3–6 месяца в зависимости от течения болезни, наличия и выраженности поражений внутренних органов. Одновременно проводятся общие и биохимические анализы крови и мочи. Рекомендуется исследование функции внешнего дыхания и ЭхоКГ.
У больных, принимающих варфарин, следует контролировать протромбиновый индекс и международное нормализованное отношение, а при лечении циклофосфаном — исследовать общие анализы крови и мочи 1 раз в 1–3 месяца.