Инфекционный мононуклеоз
Симптомы и лечение инфекционного мононуклеоза
Инфекционный мононуклеоз — это одна из наиболее распространенных вирусных инфекций на земле: по статистике 80-90% взрослых людей имеют в крови антитела к возбудителю болезни.
Им является вирус эпштейн-барра, названный так по фамилиям вирусологов, открывших его в 1964 году. Наиболее подвержены мононуклеозу дети, подростки и молодые люди. У лиц старше 40 лет он развивается крайне редко, так как до этого возраста формируется стойкий иммунитет в результате перенесенной инфекции.
Особую опасность вирус представляет для людей старше 25 лет, беременных женщин (при условии первичного заражения), так как вызывает тяжелое течение болезни, присоединение бактериальной инфекции, может послужить причиной выкидыша или мертворождения. Своевременная диагностика и грамотное лечение существенно снижают риск развития подобных последствий.

Что это такое?
Инфекционный мононуклеоз — это острая патология инфекционного генеза и антропонозного профиля, течение которой сопровождается появлением лихорадочной реакции, поражением ротоглотки и органов ретикулоэндотелиальной системы, а также провоцирующим нарушением количественного и качественного состава крови.
История
На инфекционную природу этого заболевания указал ещё Н. Ф. Филатов в 1887 году, который первым обратил внимание на лихорадочное заболевание с увеличением лимфатических узлов и назвал его идиопатическим воспалением лимфатических желез. Описанное заболевание долгие годы носило его имя — болезнь Филатова. В 1889 году немецкий учёный Эмиль Пфайффер (нем. Emil Pfeiffer) описал аналогичную клиническую картину заболевания и определил его как железистую лихорадку с поражением зева и лимфатической системы.
С введением в практику гематологических исследований были изучены характерные изменения состава крови при этом заболевании, в соответствии с которыми американские учёные Т. Спрэнт и Ф. Эванс назвали заболевание инфекционным мононуклеозом. В 1964 году М. А. Эпштейн и И. Барр выделили из клеток лимфомы Беркитта герпесоподобный вирус, названный в их честь вирусом Эпштейна — Барр, который позднее с большим постоянством обнаруживали при инфекционном мононуклеозе.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию.
Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Пути передачи инфекции
Вирус Эпштейна-Барра — это повсеместно распространенный представитель семейства герпевирусов. Поэтому инфекционный мононуклеоз можно встретить практически во всех странах мира, как правило, виде спорадических случаев. Зачастую вспышки инфицирования регистрируются в осенне-весенний период.
Болезнь может поражать пациентов любого возраста, однако чаще всего страдают от инфекционного мононуклеоза дети, девушки-подростки и юноши. Груднички болеют достаточно редко. После перенесенной болезни практически у всех групп пациентов вырабатывается стойкий иммунитет. Клиническая картина заболевания зависит от возраста, пола и от состояния иммунной системы.
Источниками инфекции являются вирусоносители, а также больные с типичными (манифестными) и стертыми (бессимптомными) формами заболевания. Вирус передается воздушно-капельным путем или посредством инфицированной слюны. В редких случаях возможно вертикальное заражение (от матери к плоду), инфицирование во время трансфузии и при половых контактах. Также существует предположение, что ВЭБ может передаваться через предметы домашнего обихода и алиментарным (водно-пищевым) путем.
Эпидемиология
Источником инфекции является больной человек, в том числе со стёртыми формами болезни, и вирусоноситель. От больного человека к здоровому возбудитель передаётся воздушно-капельным путём, чаще всего со слюной (например, при поцелуе, отсюда название «поцелуйная болезнь», при использовании общей посуды, белья, постели и т. п.), возможна передача инфекции при переливании крови. Заражению способствуют скученность и тесное проживание больных и здоровых людей, поэтому нередки вспышки заболевания в общежитиях, интернатах, лагерях, детских садах.
Мононуклеоз называют также «болезнью студентов», так как клиническая картина заболевания развивается в подростковом и молодом возрасте. Около 50 % взрослого населения переносят инфекцию в подростковом возрасте. Максимальная заболеваемость у девочек отмечается в возрасте 14–16 лет, у мальчиков — в 16–18 лет. К 25–35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза. Однако у ВИЧ-инфицированных возобновление активности вируса может наступать в любом возрасте.
Симптомы мононуклеоза у ребенка
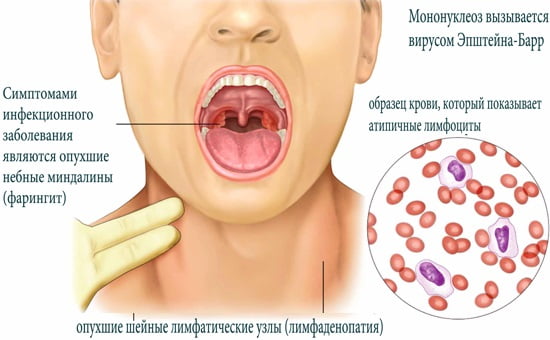
Симптомы инфекционного мононуклеоза разнообразны. Иногда проявляются общие признаки продормального характера, например, слабость, недомогание и катаральные симптомы. Постепенно температура возрастает до субфебрильной, самочувствие ухудшается, наблюдается першение в горле, заложенность носа ухудшает дыхание. К симптомам развития мононуклеоза также относится патологическое разрастание мигдалин и гиперемия слизистой оболочки ротоглотки.
фибробетон для жби характеристики. .
Иногда болезнь начинается внезапно и имеет ярко выраженные симптомы. В таком случае не исключено:
- повышенное потоотделение, озноб, сонливость, слабость;
- лихорадка, она протекает по-разному (обычно 38 -39С) и продолжается несколько дней или даже месяц;
- признаки интоксикации — головная боль, ломота в мышцах и болевые ощущения при глотании.
В кульминации заболевания проявляются основные особенности инфекционного мононуклеза, такие как:
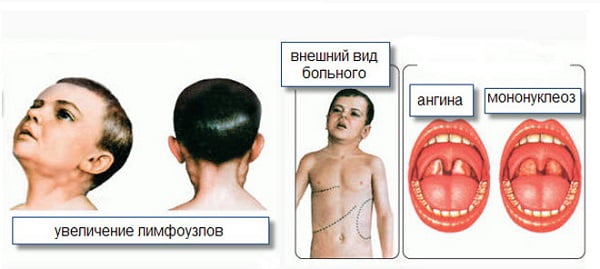
- ангина — на задней стенке слизистой оболочки глотки возникает зернистость, фолликулярная гиперплазия, гиперезия, возможно кровоизлияние в слизистой;
- лимфаденопатия — увеличение размера лимфатических узлов;
- лепатоспленомегалия — увеличение селезенки и печени;
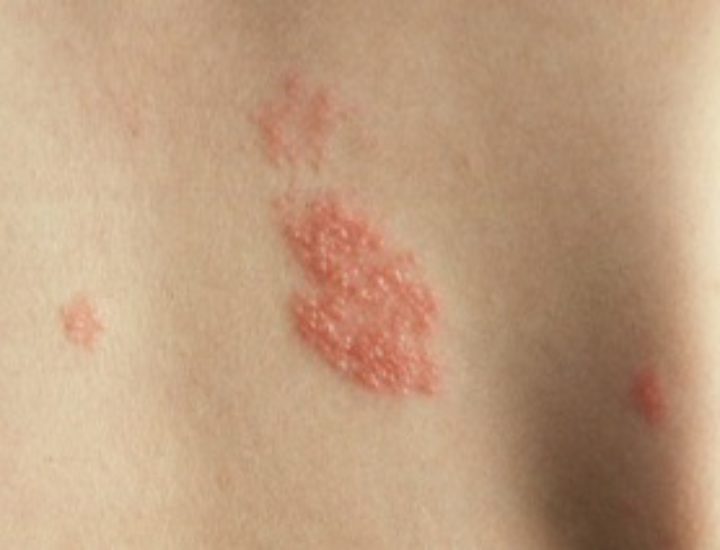
- сыпь на коже по всему телу;
- общая интоксикация организма.
Наиболее важным симптомом инфекционного мононуклеоза, традиционно считают полиаденит. Она возникает как результат гиперплазии лимфоидной ткани. В большинстве случаев на миндалинах носоглотки и неба развиваются островковые наложения серого или беловато-желтоватого оттенка. Их консистенция рыхлая и бугристая, они легко удаляются.
Сыпь при мононуклеозе чаще всего возникает в начале заболевания, одновременно с лихорадкой и лимфаденопатией, при этом она может быть достаточно интенсивной, локализоваться на ногах, руках, лице, животе и спине в виде мелких красных или бледно-розовых пятнышек. Сыпь не требует лечения, поскольку она не чешется, ее нельзя ничем мазать, она самостоятельно ликвидируется по мере усиления борьбы иммунитета с вирусом. Однако, если ребенку назначили антибиотик и сыпь начала чесаться — это указывает на аллергическую реакцию к антибиотику (чаще всего это пенициллиновый ряд антибиотиков — ампициллин, амоксициллин), поскольку сыпь при мононуклеозе не чешется.
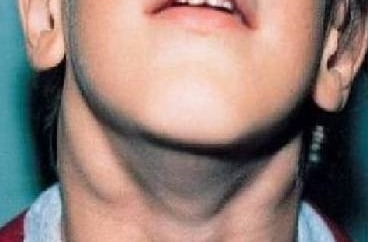
Для инфекционного мононуклеоза характерна гепатоспленомегалия, то есть патологическое увеличение селезенки и печени. Эти органы очень чувствительны к заболеванию, поэтому изменения в них начинают происходить уже в первые дни после заражения. Селезенка может увеличиться настолько, что ее ткани не выдерживают давления, и она разрывается. Кроме того, увеличиваются периферические лимфатические узлы. В них задерживается активно размножающийся вирус. Особенно интенсивно растут лимфоузлы на задней поверхности шеи: они становятся весьма заметными, когда ребенок поворачивает голову в стороны. Рядом расположенные лимфоузлы взаимосвязаны, и практически всегда их поражение носит двухсторонний характер.
Первые 2-4 недели наблюдается непрерывный рост размеров этих органов, в некоторой степени он продолжается и после выздоровления ребенка. Когда температура тела возвращается к физиологическим значениям, происходит нормализация состояния селезенки и печени.
С какими заболеваниями можно спутать инфекционный мононуклеоз?
Инфекционный мононуклеоз следует дифференцировать с:
- ОРВИ аденовирусной этиологии с выраженным мононуклеарным синдромом;
- дифтерией ротоглотки;
- вирусным гепатитом (желтушной формой);
- острым лейкозом.
Следует отметить, что наибольшие трудности возникают при дифференциальной диагностике инфекционного мононуклеоза и острой респираторно-вирусной инфекции аденовирусной этиологии, характеризующейся наличием выраженного мононуклеарного синдрома. В данной ситуации к отличительным признакам относят конъюнктивит, насморк, кашель и хрипы в легких, которые не характерны для железистой лихорадки. Печень и селезенка при ОРВИ также увеличивается достаточно редко, а атипичные мононуклеары могут определяться в незначительных количествах (до 5-10%) однократно.
В данной ситуации окончательная постановка диагноза осуществляется только после проведения серологических реакций.
Диагностика заболевания
С целью подтверждения мононуклеоза обычно назначаются следующие исследования:
- анализ крови на наличие антител к вирусу Эпштейна-Барра;
- биохимический и общий анализы крови;
- УЗИ внутренних органов, в первую очередь печени и селезенки.
Основными симптомами заболевания, на основании которых ставят диагноз, являются увеличенные лимфоузлы, тонзиллит, гепатоспленомегалия, лихорадка. Гематологические изменения являются вторичным признаком болезни. Картина крови характеризуется повышением СОЭ, появлением атипичных мононуклеаров и широкоплазменных лимфоцитов. Однако следует учитывать, что указанные клетки могут появляться в крови только спустя 3 недели после инфицирования.
При проведении дифференциальной диагностики необходимо исключить острый лейкоз, болезнь Боткина, ангину, дифтерию зева и лимфогранулематоз, которые могут иметь похожие симптомы.
Хронический мононуклеоз
Продолжительное персистирование вируса в организме редко проходит бессимптомно. Учитывая, что при скрытой вирусной инфекции возможно появление самых разнообразных болезней, нужно четко выделить критерии, позволяющие диагностировать хронический вирусный мононуклеоз.
Симптомы хронической формы:
- перенесенная в течение полугода тяжелая форма первичного инфекционного мононуклеоза или ассоциированная с большими титрами антител к вирусу Эпштейн-Барра;
- увеличение содержания частиц вируса в пораженных тканях, подтвержденное методом антикомплементарной иммунофлуоресценции с антигеном возбудителя;
- подтвержденное гистологическими исследованиями поражение некоторых органов (спленомегалия, интерстициальная пневмония, увеит, гипоплазия костного мозга, персистирующий гепатит, лимфаденопатия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами.
У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.
Как лечить инфекционный мононуклеоз
Терапия большинства типичных случаев инфекционного мононуклеоза проводится в условиях инфекционного отделения. При легком течении лечение можно проводить в амбулаторных условиях, но под наблюдением участкового врача и инфекциониста.
В период разгара патологии ребенок должен соблюдать постельный режим, химически и механически щадящую диету и водно-питьевой режим.
Симптоматическая терапия включает жаропонижающие препараты, местные антисептики для горла (гексорал, тандум-верде, стрепсилс, биопарокс), анальгетики, полоскание полости рта отварами трав, фурацилином. Этиотропное лечение (действие направлено на уничтожение возбудителя) окончательно не определено. У детей рекомендуют применять противовирусные препараты на основе интерферона (свечи «Виферон»), иммуномодулирующие средства (изопринозин, арбидол).
У маленьких или ослабленных малышей оправдано назначение антибактериальных препаратов с широким спектром действия, особенно при наличии гнойных осложнений (пневмония, отит, менингит). При вовлечении в процесс центральной нервной системы, симптомах асфиксии, снижении работы костного мозга (тромбоцитопении) используется гормональная терапия в течение 3-5 дней.
Реабилитация
Диспансерное наблюдение в течении 6 месяцев и более с участием педиатра, инфекциониста, специалистов узких направлений (ЛОР, кардиолог, иммунолог, гематолог, онколог), с применением дополнительных клинико-лабораторных исследований (приведены в разделе диагностика + ЭЭГ, ЭКГ, МРТ и т.д).
Также освобождение от физической культуры, ограждение от эмоциональных стрессов — соблюдение охранного режима около 6-7 месяцев. Следует всегда оставаться на чеку, т.к любая компрометация может вызвать запуск аутоиммунных реакций.
Профилактика
В большинстве ситуаций инфекционный мононуклеоз протекает благоприятно, и все же, как любая другая инфекция, данная патология оставляет развитие тяжелых последствий по типу менингоэнцефалита, обструктивных заболеваний дыхательных путей, а также патологического увеличения миндалин.
Редкими последствиями инфекционного мононуклеоза является развитие двусторонней интерстициальной инфильтрации легких, токсического гепатита, тромбоцитопении и разрыва селезенки, избежать которых можно соблюдая элементарные профилактические неспецифические мероприятия.
Ввиду того, что специфическая профилактика такого заболевания как инфекционный мононуклеоз не проводится, особое внимание для ее предотвращения следует уделять мероприятиям неспецифического значения. Наибольшей эффективностью в отношении профилактики инфекционного мононуклеоза обладают мероприятия, обеспечивающие формирование нормальной работы иммунного аппарата человека, что возможно при соблюдении здорового образа жизни, рационализации пищевого поведения людей различного возраста, использовании разнообразных закаливающих методик и периодическом применении иммуномодуляторов растительного происхождения. В качестве таких лекарственных средств следует использовать курсовый прием Иммунала, Иммунорма, которые помимо стимуляции иммунных реакций обуславливают активацию регенерации слизистых оболочек, обеспечивающих полноценную защиту органов дыхательной системы.
Неспецифическая профилактика инфекционного мононуклеоза у детей подразумевает минимизацию возможного близкого орального контакта с окружающими людьми, проведение адекватной схемы мероприятий санитарно-гигиенического профиля.
Прогноз
У большинства пациентов прогноз благоприятный. Заболевание протекает в легкой и стертой формах и без труда поддается симптоматическому лечение. Проблемы бывают у пациентов с низким иммунитетом, при котором вирус начинает активно размножаться, что приводит к распространению инфекции.
Профилактических мероприятий против инфекционного мононуклеоза не существует, за исключением общего укрепления иммунной системы организма с помощью сбалансированного питания, закаливания и физической активности. Кроме этого, следует избегать мест большой скученности людей, проветривать помещение и изолировать таких пациентов, особенно от детей.