Абсцесс головного мозга
Абсцесс головного мозга — симптомы, диагностика и лечение
Абсцесс головного мозга отличается от других гнойных болезней тем, что всегда имеет вторичную природу, то есть он является осложнением травм головного мозга или возникает из-за гнойных воспалительных процессов, локализованных в других органах.
Первичные гнойные воспаления начинаются из-за попадания в организм гноеродных микроорганизмов, их очаг может быть расположен в мышцах, костях, подкожной клетчатке, во внутренних органах и полостях. Из первичного очага вместе с кровью и лимфой гноеродные агенты могут передислоцироваться в ткани мозга, где развивается вторичный гнойный процесс.
Важное место в лечении абсцесса головного мозга занимает его своевременная диагностика, которая предусматривает определение вида заболевания. В неврологии используется обширная классификация заболевания. Зависимо от места скопления гноя в головном мозге выделяют абсцесс мозжечка, височной области, лобной области, затылочной доли и теменной доли. В зависимости от гнойного скопления относительно к оболочкам мозга выделяют такие виды абсцесса, как внутримозговый, субдуральный, эпидуральный и перивентрикулярный.
Причины возникновения
Главными причинами возникновения абсцессов мозга служат различные травмы или воспалительные процессы. Следует отметить, что головной мозг и его оболочки весьма чувствительны к различным видам гноеродной инфекции. При абсцессах мозга возбудителями инфекции преимущественно являются стрептококки, стафилококки, пневмококки, менингококки или смешанная инфекция.
Одной из наиболее частых причин возникновения абсцессов головного мозга являются разнообразные его повреждения, особенно огнестрельные («посттравматические абсцессы»). При ранениях абсцессы мозга чаще всего располагаются рядом с раневым каналом, реже — в нем самом и еще реже — вдали от канала. Посттравматические абсцессы мозга могут быть ранними, или острыми, и поздними, или хроническими. К ранним абсцессам мозга относятся те из них, которые развиваются до заживления раны черепа, т. е. обычно в течение 1—3 месяцев после бывшего ранения. К поздним абсцессам мозга относятся абсцессы, возникающие после полного или почти полного заживления раны черепа, т. е. обычно после 3—4 и более месяцев после ранения. В некоторых случаях поздние абсцессы возникают даже много лет спустя после бывшего ранения («дремлющая инфекция»). Для поздних абсцессов мозга характерно наличие хорошо выраженной соединительнотканной капсулы, толщиной в несколько миллиметров.
Другой причиной возникновения абсцессов мозга (особенно частой в мирное время) являются воспалительные процессы в среднем ухе в виде острых и особенно хронических гнойных отитов (отогенные абсцессы), в полости носа и его придаточных полостях, например в лобных пазухах (риногенные абсцессы), в костях черепа (остеомиелиты), а также при гнойных процессах в других частях тела, например при абсцессе или гангрене легких (метастатические абсцессы) и при некоторых инфекционных заболеваниях (сепсис, брюшной и сыпной тифы, грипп). Следует отметить, что отогенные абсцессы мозга чаще всего локализуются в его височной доле, риногенные — в лобной доле и т. д.
Классфикация
По месту скопления гнойного содержимого относительно оболочек мозга абсцесс бывает:
- внутримозговым (гной локализуется в самом веществе головного мозга).
- субдуральным (очаг гноя расположен под твердой оболочкой головного мозга).
- эпидуральным(гной локализуется над твердой оболочкой головного мозга).
- первентрикулярный абсцесс.
По месту локализации очага абсцесса в головном мозге различают:
- абсцесс височной области головного мозга.
- абсцесс лобной области головного мозга.
- абсцесс мозжечка.
- абсцесс затылочной доли головного мозга.
- абсцесс теменной доли головного мозга.
По развитию гнойного воспаления в головном мозге абсцессы имеют четыре стадии:
- Начальная стадия.
- Скрытая стадия.
- Явная стадия.
- Терминальная стадия.
В 20% случаев абсцессов головного мозга источник и причину бактериемии тканей мозга обнаружить не удаётся.
Патогенез и этиология
Формируется абсцесс головного мозга в четыре этапа:
| Первый этап длится от 1 дня до 3 суток. | Происходит развитие энцефалита (ограниченное воспаление тканей мозга). На этом этапе справиться с воспалением вполне реально. Оно может разрешиться как благодаря антибактериальной терапии, так и спонтанно. |
| Второй этап длится от 4 до 9 дней. | В центре абсцесса находится полость с гноем, которая увеличивается, если абсцесс неправильно лечить или в организме недостаточно защитных механизмов. |
| Третий этап длится от 10 до 13 дней. | В эти дни вокруг очага с гноем образовывается защитная капсула, которая состоит из соединительной ткани. Эта капсула не дает распространяться гнойному процессу. |
| Четвертый этап — это 3 неделя. | К этому сроку капсула окончательно уплотнилась и вокруг нее сформировалась зона глиоза. Дальнейшая ситуация зависит от реактивности организма, вирулентности флоры и эффективности лечения. На этом этапе еще возможно обратное развитие воспаления, но зачастую оно только увеличивается и появляются новые очаги воспаления вокруг защитной капсулы. |
ВозбудителямиГематогенный абсцесс головного мозга чаще всего являются стрептококки, иногда также с присоединением бактериотидов (Bacteroides spp.).
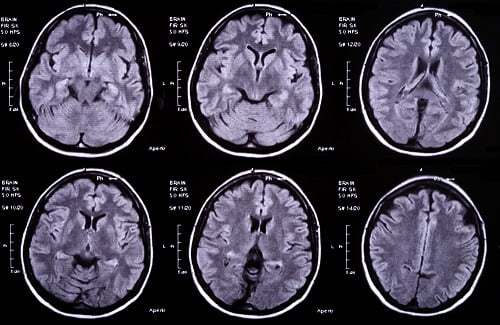
Симптомы
Абсцесс головного мозга проявляется общеинфекционными, общемозговыми и локальными (очаговыми) симптомами. Последние характеризуют локализацию абсцесса.
- Общеинфекционные симптомы: повышение температуры (иногда интермиттирующее), озноб, лейкоцитоз крови, увеличение СОЭ, признаки хронического инфекционного процесса (бледность, слабость, похудание).
- Общемозговые симптомы появляются вследствие повышения внутричерепного давления, обусловленного абсцессом. Наиболее постоянный симптом — головная боль, нередко с рвотой. На глазном дне застойные диски или неврит зрительного нерва. Периодически определяется брадикардия до 40-50 сокращений в минуту, психические расстройства. Обращает на себя внимание вялость и апатичность больного, замедленность его мышления. Постепенно развивается оглушенность, сонливость; в тяжелых случаях без лечения — кома. Как следствие внутричерепной гипертонии могут наблюдаться общие эпилептические припадки.
- Очаговые симптомы зависят от локализации абсцесса в лобных, височных долях, мозжечке. Абсцессы, расположенные в глубине полушарий вне двигательной зоны, могут протекать без проводниковых симптомов. Отогенные абсцессы иногда формируются не на стороне отита, а на противоположной, давая соответствующую клинику. Наряду с очаговыми могут наблюдаться симптомы, связанные с отеком и сдавлением и дислокацией мозговой ткани. При близкости абсцесса к оболочкам и при абсцессе мозжечка обнаруживаются менингеальные симптомы.
В цереброспинальной жидкости выявляется плеоцитоз (25-300 клеток), состоящий из лимфоцитов и полинуклеаров, повышение уровня белка (0,75-3 г/л) и повышение давления. Однако нередко ликвор нормальный.
Диагностика
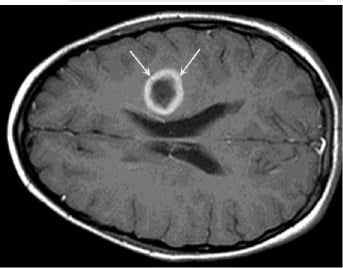
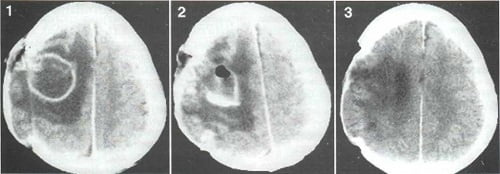
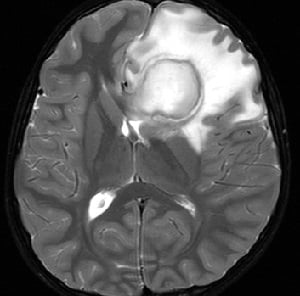
Так как симптомы, которыми характеризуется абсцесс мозга, не имеют определенной специфики и схожи с таковыми при других мозговых поражениях, важна дифференциальная диагностика абсцесса головного мозга. Обычно она заключается в проведении томографии с контрастом — МРТ или КТ.
- На ранних стадиях оптимальной является МРТ, так как КТ может «не заметить» воспаление ткани. На этапе инкапсуляции компьютерная томография становится информативной. Как правило, периферия очага на снимке принимает круглые очертания, так как контрастное вещество накапливается по контуру капсулы. На ранних этапах на МРТ-изображениях оценивается интенсивность сигнала энцефалитического очага.
- В сложных случаях показаны пункции абсцесса (стереотаксическая биопсия) с целью выявления возбудителя. Это необходимо не только для подтверждения диагноза, но и для того, чтобы осуществить посев на определение возбудителей и их чувствительности к лекарственным препаратам. С этой помощью происходит «прицельное» медикаментозное лечение.
Забор спинномозговой жидкости, как правило, не является показательным. Кроме того, при люмбальной пункции, в случае тяжелого течения болезни, возможно резкое ухудшение состояния пациента с риском летального исхода.
Как проходит лечение?
При обнаружении абсцесса головного мозга лечение должно начинаться как можно раньше. В идеале оно должно приходиться на первую патогенетическую стадию. При абсцессе головного мозга проводится комплексная терапия, которая подразумевает использование следующих направлений:
- антибактериальная терапия;
- противовоспалительная;
- общеукрепляющая;
- жаропонижающая;
- дезинтокскационная (но следует быть осторожным, чтобы не развился отек головного мозга);
- коррекция нарушенных жизненно-важных функций (сердечной деятельности, функции дыхания и т.д.);
- лечение первичного очага и т.д.
Также остается незыблемым принцип гнойной хирургии: «Где гной — там и разрез». Это означает, что после некоторой стабилизации общего состояния пациента, рекомендуется провести вскрытие гнойного очага и его дренирование. Можно проводить орошение гнойной полости стерильным раствором антибиотика, который оказывает местное действие.
Респиратор р34 характеристика. Респиратор р34 цена.. скупка книг в городе Москва. .
Терапия длительная. На начальном этапе проводится в отделении реанимации, а затем пациент переводится в неврологическое отделение. После выписки из стационара начинается длительный период реабилитации.
Особенности операции
Чаще всего используется хирургический метод. В данном случае используется отточное дренирование, при котором устанавливают в абсцесс катетер, затем вводят антибиотики. В тяжелых случаях устанавливают второй катетер — через него проводят инфузию, промывают полость раствором хлорида натрия. При множественном абсцессе дренируют очаг. Только важно быть предельно осторожным, иначе гной может прорваться, тогда больного вряд ли удастся спасти.
Итак, чем раньше будет выявлен возбудитель, тем благоприятнее прогноз. Исход болезни зависит от эффективности терапии. Часто недуг приводит к смерти, инвалидности, эпилептическому синдрому. К профилактическим методам относится лечение всех гнойных процессов, качественная обработка ран, обращение к травматологу в случае травмы. Важно понимать, что абсцесс головного мозга — один из опасных видов заболевания.
Прогноз при абсцессе головного мозга
Исход заболевания зависит от того, удалось ли врачу выявить возбудитель абсцесса из посева. Сделать это крайне важно, поскольку тогда можно будет определить чувствительность бактерий к антибиотикам и подобрать наиболее подходящую схему терапии. Прогноз для здоровья больного при абсцессе головного мозга зависит также и от количества гнойных скоплений, состояния здоровья пациента, правильно подобранной тактики лечения.
Риск различных осложнений при абсцессе головного мозга очень высокий. А именно, около 10% всех случаев заболевания заканчиваются смертью, а 50% — инвалидностью. К тому же, у большинства пациентов после окончания лечения может появиться эпилептический синдром — состояние, для которого характерно возникновение эпилептических приступов. Менее благоприятные прогнозы врачи дают пациентам, у которых была обнаружена субдуральная эмпиема. В этом случае у больного отсутствует четкая граница гнойного очага из-за высокой активности возбудителя инфекции или недостаточной сопротивляемости ему организма. Летальные случаи при субдуральных эмпиемах достигают 50%.
Наиболее опасной формой абсцесса головного мозга считается грибковая эмпиема, которая сопровождается иммунодефицитом. Такое заболевание практически не лечится, а количество смертельных исходов при нем составляет около 95%. В свою очередь эпидуральные эмпиемы имеют более благоприятный прогноз и практически никогда не сопровождаются осложнениями.
Профилактика
Профилактика в данном случае будет заключаться в своевременном и полноценном лечении первичных гнойных процессов, затрагивающих ЛОР-органы, пневмонии и любых очагов инфекции в организме.
После получения черепно-мозговых травм необходима полноценная обработка ран, что позволяет в значительной мере снизить риск возникновения абсцесса. Также очень важную роль в профилактике играет полноценное и сбалансированное питание. Необходимо употреблять мясо, овощи и фрукты, а также витамины группы A, Е, С, В.
Итог
Абсцесс головного мозга — серьезная патология, возникающая на фоне имеющихся в организме заболеваний. Чтобы своевременно обнаружить недуг и незамедлительно начать лечение, необходимо знать первые клинические симптомы и уметь применять дополнительные методы исследования.
Ранняя и адекватная терапия способна снизить риск развития опасных для жизни осложнений и сделать отрицательные последствия для организма минимальными.