Ишемическая болезнь сердца
Что такое ишемическая болезнь сердца и чем ее лечить?
Ишемическая болезнь сердца — это заболевание, представляющее собой нарушение кровообращения миокарда. Вызвано оно недостатком кислорода, который переносится по коронарным артериям. Препятствуют его поступлению проявления атеросклероза: сужение просветов сосудов и образование в них бляшек. Кроме гипоксии, то есть недостатка кислорода, ткани оказываются лишены части полезных питательных веществ, необходимых для нормальной работы сердца.
ИБС — одно из самых распространенных заболеваний, которое становится причиной внезапной смерти. Среди женщин она встречается гораздо реже, чем среди мужчин. Связано это с наличием в организме представительниц слабого пола ряда гормонов, препятствующих развитию атеросклероза сосудов. С наступлением менопаузы происходит смена гормонального фона, поэтому возможность развития ишемической болезни резко возрастает.

Что это такое?
Ишемическая болезнь сердца — это недостаточность кровоснабжения миокарда (сердечной мышцы).
Заболевание очень опасно — например, при остром развитии ишемическая болезнь сердца сразу же приводит к инфаркту миокарда, что служит причиной смерти людей среднего и пожилого возраста.
Причины и факторы риска
Подавляющее большинство (97-98%) клинических случаев ИБС обусловлено атеросклерозом коронарных артерий различной степени выраженности: от незначительного сужения просвета атеросклеротической бляшкой до полной сосудистой окклюзии. При 75%-ном коронаростенозе клетки сердечной мышцы реагируют на недостаток кислорода, и у пациентов развивается стенокардия напряжения.
Другими причинами, вызывающими ИБС, служат тромбоэмболия или спазм венечных артерий, развивающиеся обычно на фоне уже имеющегося атеросклеротического поражения. Кардиоспазм усугубляет обструкцию коронарных сосудов и вызывает проявления ишемической болезни сердца.
станок для печати на гофрокартоне. .
К факторам, способствующим возникновению ИБС, относятся:
- Гиперлипидемия — способствует развитию атеросклероза и увеличивает риск ишемической болезни сердца в 2-5 раз. Наиболее опасными в плане риска ИБС являются гиперлипидемии типов IIа, IIб, III, IV, а также уменьшение содержания альфа-липопротеинов.
- Артериальная гипертония — увеличивает вероятность развития ИБС в 2-6 раз. У пациентов с систолическим АД = 180 мм рт. ст. и выше ишемическая болезнь сердца встречается до 8 раз чаще, чем у гипотоников и людей с нормальным уровнем артериального давления.
- Курение — по различным данным, курение сигарет увеличивает заболеваемость ИБС в 1,5-6 раз. Летальность от ишемической болезни сердца среди мужчин 35-64 лет, выкуривающих 20-30 сигарет ежедневно, в 2 раза выше, чем среди некурящих той же возрастной категории.
- Гиподинамия и ожирение — физически малоактивные люди рискуют заболеть ИБС в 3 раза больше, чем лица, ведущие активный образ жизни. При сочетании гиподинамии с избыточной массой тела этот риск возрастает в разы.
- Сахарный диабет, в т.ч. латентная форма, увеличивает риск заболеваемости ишемической болезнью сердца в 2-4 раза.
К факторам, создающим угрозу развития ИБС следует также отнести отягощенную наследственность, мужской пол и пожилой возраст пациентов. При сочетании нескольких предрасполагающих факторов, степень риска в развитии ишемической болезни сердца существенно возрастает. Причины и скорость развития ишемии, ее длительность и выраженность, исходное состояние сердечно-сосудистой системы индивидуума определяют возникновение той или иной формы ишемической болезни сердца.
Признаки ИБС
Рассматриваемое заболевание может протекать достаточно скрытно, поэтому рекомендуется обращать внимание даже на незначительные изменения со стороны работы сердца. Тревожными симптомами являются:
- периодически возникающее ощущение нехватки воздуха;
- чувство тревожности без видимых причин;
- общая слабость;
- периодически возникающая боль в груди, которая может отдавать (иррадиировать) в руку, лопатку или шею;
- ощущение сдавленности в груди;
- чувство жжения или тяжести в груди;
- тошнота и рвота невыясненной этиологии.
Симптомы ишемической болезни сердца
ИБС является самой обширной патологией сердца и насчитывает множество ее форм.
- Стенокардия. У пациента появляется боль или дискомфорт за грудиной, в левой половине грудной клетки, тяжесть и чувство давления в области сердца — как будто положили что-то тяжелое на грудь. В старину говорили, у человека «грудная жаба». Боль может быть различной по характеру: давящая, сжимающая, колющая. Она может отдавать (иррадиировать) в левую руку, под левую лопатку, нижнюю челюсть, область желудка и сопровождаться появлением выраженной слабости, холодного пота, чувства страха смерти. Иногда при нагрузке возникает не боль, а чувство нехватки воздуха, проходящее в покое. Длительность приступа стенокардии обычно несколько минут. Так как боль в области сердца часто возникает при движении, человек вынужден останавливаться. В связи с этим стенокардию образно называют «болезнью обозревателей витрин», — после нескольких минут покоя боль, как правило, проходит.
- Инфаркт миокарда. Грозная и нередко инвалидизирующая форма ИБС. При инфаркте миокарда возникает сильная, часто раздирающая, боль в области сердца или за грудиной, отдающая в левую лопатку, руку, нижнюю челюсть. Боль продолжается более 30 минут, при приеме нитроглицерина полностью не проходит и лишь не надолго уменьшается. Появляется чувство нехватки воздуха, может появиться холодный пот, резкая слабость, снижение артериального давления, тошнота, рвота, чувство страха. Прием нитропрепаратов не помогает. Участок сердечной мышцы, лишенный питания, омертвевает, теряет прочность, эластичность и способность сокращаться. А здоровая часть сердца продолжает работать с максимальным напряжением и, сокращаясь, может разорвать омертвевший участок. Не случайно в просторечии инфаркт именуется разрывом сердца! Стоит только в этом состоянии человеку предпринять хоть малейшее физическое усилие, как он оказывается на грани гибели. Таким образом, смысл лечения состоит в том, чтобы место разрыва зарубцевалось и сердце получило возможность нормально работать и дальше. Это достигается как с помощью медикаментов, так и с помощью специально подобранных физических упражнений.
- Внезапная сердечная или коронарная смерть — это самая тяжелая из всех форм ИБС. Она характеризуется высокой летальностью. Смерть наступает почти что мгновенно или в ближайшие 6 часов от начала приступа выраженной боли за грудиной, но обычно в течение часа. Причинами такой сердечной катастрофы являются разного рода аритмии, полная закупорка коронарных артерий, выраженная электрическая нестабильность миокарда. Провоцирующим фактором является прием алкоголя. Как правило, пациенты даже не знают о наличии у них ИБС, но имеют множество факторов риска.
- Сердечная недостаточность. Сердечная недостаточность проявляется неспособностью сердца обеспечивать достаточным поступлением крови к органам за счет снижения сократительной активности. В основу сердечной недостаточности лежит нарушение сократительной функции миокарда как из-за его гибели при инфаркте, так и при нарушении ритма и проводимости сердца. В любом случае сердце сокращается неадекватно и функция его неудовлетворительная. Проявляется сердечная недостаточность одышкой, слабостью при нагрузках и в покое, отеками ног, увеличением печени и набухании шейных вен. Врач может услышать хрипы в легких.
- Нарушения сердечного ритма и проводимости. Еще одна форма ИБС. Она насчитывает большое количество различных видов. В их основе лежит нарушение проведения импульса по проводящей системе сердца. Проявляется она ощущениями перебоев в работе сердца, чувством «замирания», «клокотания» в груди. Нарушения сердечного ритма и проводимости могут возникать под влиянием эндокринных, обменных нарушений, при интоксикациях и лекарственных воздействиях. В ряде случаев аритмии могут возникать при структурных изменениях проводящей системе сердца и заболеваний миокарда.
Диагностика
В первую очередь диагностика ишемической болезни осуществляется на основе ощущений пациента. Чаще всего жалуются на жжение и боль в груди, одышку, повышенную потливость, отечность, являющуюся ярким признаком сердечной недостаточности. Пациент испытывает слабость, нарушения сердцебиения и ритма. Обязательно при подозрении на ишемию выполнение электрокардиографии.
Эхокардиография — метод исследования, позволяющий провести оценку состояния миокарда, определить сократительную активность мышцы и кровоток. Выполняются анализы крови. Биохимические изменения позволяют выявить ишемическую болезнь сердца. Проведение функциональных проб подразумевает физическую нагрузку на организм, например, ходьбу по лестнице или выполнение упражнений на тренажере. Таким образом можно выявить патологии сердца на ранних стадиях.
Как лечить ИБС?
Прежде всего лечение ишемической болезни сердца зависит от клинической формы. Например, хотя при стенокардии и инфаркте миокарда используются некоторые общие принципы лечения, тем не менее тактика лечения, подбор режима активности и конкретных лекарственных препаратов может кардинально отличаться. Однако можно выделить некоторые общие направления, важные для всех форм ИБС.
Медикаментозное лечение
Существует целый ряд групп препаратов, которые могут быть показаны к применению при той или иной форме ИБС. В США существует формула лечения ИБС: «A-B-C». Она подразумевает применения триады препаратов, а именно антиагрегантов, β-адреноблокаторов и гипохолестеринемических препаратов.
- β-адреноблокаторы. За счёт действия на β-аренорецепторы адреноблокаторы снижают частоту сердечных сокращений и, как следствие, потребление миокардом кислорода. Независимые рандомизированые исследования подтверждают увеличение продолжительности жизни при приёме β-адреноблокаторов и снижение частоты сердечно-сосудистых событий, в том числе и повторных. В настоящее время нецелесообразно использовать препарат атенолол, так как по данным рандомизированных исследований он не улучшает прогноз. β-адреноблокаторы противопоказаны при сопутствующей лёгочной патологии, бронхиальной астме, ХОБЛ. Ниже приведены наиболее популярные β-адреноблокаторы с доказанными свойствами улучшения прогноза при ИБС.
- Антиагреганты. Антиагреганты препятствуют агрегации тромбоцитов и эритроцитов, уменьшают их способность к склеиванию и прилипанию к эндотелию сосудов. Антиагреганты облегчают деформирование эритроцитов при прохождении через капилляры, улучшают текучесть крови.
- Фибраты. Относятся к классу препаратов, повышающих антиатерогенную фракцию липопротеидов — ЛПВП, при снижении которой возрастает смертность от ИБС. Применяются для лечения дислипидемии IIa, IIb, III, IV, V. Отличаются от статинов тем, что, в основном, снижают триглицериды и могут повышать фракцию ЛПВП. Статины преимущественно снижают ЛПНП и не оказывют значимого влияния на ЛПОНП и ЛПВП. Поэтому для максимально эффективного лечения макрососудистых осложнений требуется комбинация статинов и фибратов.
- Статины. Холестеринснижающие препараты применяются с целью снижения скорости развития существующих атеросклеротических бляшек и профилактики возникновения новых. Доказано положительное влияние на продолжительность жизни, также эти препараты уменьшают частоту и тяжесть сердечно-сосудистых событий. Целевой уровень холестерина у больных с ИБС должен быть ниже, чем у лиц без ИБС, и равняется 4,5 ммоль/л. Целевой уровень ЛПНП у больных ИБС — 2,5 ммоль/л.
- Нитраты. Препараты этой группы представляют собой производные глицерина, триглицеридов, диглицеридов и моноглицеридов.[18] Механизм действия заключается во влиянии нитрогруппы (NO) на сократительную активность гладких мышц сосудов. Нитраты преимущественно действуют на венозную стенку, уменьшая преднагрузку на миокард (путём расширения сосудов венозного русла и депонирования крови). Побочным эффектом нитратов является снижение артериального давления и головные боли. Нитраты не рекомендуется использовать при артериальном давлении ниже 100/60 мм рт. ст. Кроме того в настоящее время достоверно известно, что приём нитратов не улучшает прогноз пациентов с ИБС, то есть не ведет к увеличению выживаемости, и в настоящее время используются как препарат для купирования симптомов стенокардии. Внутривенное капельное введение нитроглицерина, позволяет эффективно бороться с явлениями стенокардии, преимущественно на фоне высоких цифр артериального давления.
- Гиполипидемические препараты. Доказана эффективность комплексной терапии пациентов, страдающих ишемической болезнью сердца, с применением поликозанола (20 мг в день) и аспирина (125 мг в день). В результате терапии отмечалось стойкое снижение уровня ЛПНП, снижение кровяного давления, нормализация веса.
- Диуретики. Мочегонные средства призваны уменьшить нагрузку на миокард путём уменьшения объёма циркулирующей крови за счёт ускоренного выведения жидкости из организма.
- Антикоагулянты. Антикоагулянты тормозят появление нитей фибрина, они препятствуют образованию тромбов, способствуют прекращению роста уже возникших тромбов, усиливают воздействие на тромбы эндогенных ферментов, разрушающих фибрин.
- Петлевые диуретики. Снижают реабсорбцию Na+, K+, Cl- в толстой восходящей части петли Генле, тем самым уменьшая реабсорбцию (обратное всасывание) воды. Обладают достаточно выраженным быстрым действием, как правило применяются как препараты экстренной помощи (для осуществления форсированного диуреза).
- Антиаритмические препараты. Амиодарон относится к III группе антиаритмических препаратов, обладает комплексным антиаритмическим действием. Данный препарат воздействует на Na+ и K+ каналы кардиомиоцитов, а также блокирует α- и β-адренорецепторы. Таким образом, амиодарон обладает антиангинальным и антиаритмическим действием. По данным рандомизированных клинических исследований препарат повышает продолжительность жизни больных, регулярно его принимающих. При приёме таблетированных форм амиодарона клинический эффект наблюдается приблизительно через 2-3 дня. Максимальный эффект достигается через 8-12 недель. Это связанно с длительным периодом полувыведения препарата (2-3 мес). В связи с этим данный препарат применяется при профилактике аритмий и не является средством экстренной помощи.
- Ингибиторы ангиотензинпревращающего фермента. Действуя на Ангиотензинпревращающий фермент (АПФ), эта группа препаратов блокирует образование ангиотензина II из ангиотензина I, таким образом препятствуя реализации эффектов ангиотензина II, то есть нивелируя спазм сосудов. Таким образом обеспечивается поддержание целевых цифр артериального давления. Препараты этой группы обладают нефро- и кардиопротективным эффектом.
Прочие способы лечения ИБС
Другие немедикаментозные методы лечения:
- Гирудотерапия. Представляет собой способ лечения, основанный на использовании антиагрегантых свойств слюны пиявок. Данный метод является альтернативным и не проходил клинические испытания на соответствие требованиям доказательной медицины. В настоящее время в России используется относительно редко, не входит в стандарты оказания медицинской помощи при ИБС, применяется, как правило, по желанию пациентов. Потенциальные положительные эффекты данного метода заключаются в профилактике тромбообразования. Стоит отметить, что при лечении по утверждённым стандартам данная задача выполняется с помощью гепаринопрофилактики.
- Лечение стволовыми клетками. При введении в организм стволовых клеток рассчитывают, что попавшие в организм пациента полипотентные стволовые клетки дифференцируются в недостающие клетки миокарда или адвентиции сосудов. Стволовые клетки в действительности обладают данной способностью, однако они могут превратиться и в любые другие клетки человеческого организма. Несмотря на многочисленные заявления сторонников данного метода терапии, он еще далек от практического применения в медицине, и отсутствуют клинические исследования соответствующие стандартам доказательной медицины, в которых бы подтверждалась эффективность данной методики. ВОЗ отмечает данный метод как перспективный, но пока не рекомендует его к практическому применению. В подавляющем большинстве стран мира эта методика является экспериментальной, и не входит в стандарты оказания медицинской помощи больным с ИБС.
- Метод ударно-волновой терапии. Воздействие ударных волн низкой мощности приводит к реваскуляризации миокарда. Экстракорпоральный источник сфокусированной акустической волны позволяет дистанционно воздействовать на сердце, вызывая «терапевтический ангиогенез» (сосудообразование) в зоне ишемии миокарда. Воздействие УВТ оказывает двойной эффект — кратковременный и долговременный. Сначала сосуды расширяются, и улучшается кровоток. Но самое главное начинается потом — в области поражения возникают новые сосуды, которые обеспечивают уже долгосрочное улучшение. Низкоинтенсивные ударные волны вызывают напряжение сдвига в сосудистой стенке. Это стимулирует высвобождение факторов сосудистого роста, запуская процесс роста новых сосудов, питающих сердце, улучшения микроциркуляции миокарда и уменьшения явлений стенокардии. Результатами подобного лечения теоретически является уменьшение функционального класса стенокардии, увеличение переносимости физической нагрузки, снижение частоты приступов и потребности в лекарственных препаратах.
- Квантовая терапия. Представляет собой терапию путём воздействия лазерного излучения. Эффективность данного метода не доказана, независимое клиническое исследование проведено не было. Производители оборудования утверждают, что квантовая терапия эффективна практически для всех пациентов. Производители препаратов сообщают о проведённых исследованиях, доказывающих низкую эффективность квантовой терапии. В 2008 году данный метод не входит в стандарты оказания медицинской помощи при ИБС, проводится преимущественно на средства пациентов. Утверждать об эффективности данного метода без независимого открытого рандомизированного исследования нельзя.

Питание при ИБС
Меню больного с диагностированной ишемической болезнью сердца должно строиться по принципу рационального питания, сбалансированного употребления продуктов с небольшим содержанием холестерина, жира и соли.
Очень важно включать в меню следующие продукты:
- красную икру, но не в больших количествах — максимум 100 гр в неделю;
- морепродукты;
- любые овощные салаты с растительным маслом;
- нежирные сорта мяса — индюшатину, телятину, крольчатину;
- тощие сорта рыбы — судак, треска, окунь;
- кисломолочные продукты — кефир, сметана, творог, ряженка с низким процентом жирности;
- любые твердые и мягкие сыры, но только несоленые и неострые;
- любые фрукты, ягоды и блюда из них;
- желтки куриных яиц — не более 4 штук в неделю;
- перепелиные яйца — не более 5 штук в неделю;
- любые каши, кроме манной и рисовой.
Необходимо исключить или значительно снизить употребление:
- мясных и рыбных блюд, в том числе бульонов и супов;
- сдобных и кондитерских изделий;
- сахара;
- блюд из манной крупы и риса;
- животных субпродуктов (мозги, почки и другое);
- острых и соленых закусок;
- шоколада;
- какао;
- кофе.
Питаться при диагностированной ишемической болезни сердца нужно дробно — 5-7 раз в день, но маленькими порциями. Если имеется лишний вес, то от него нужно обязательно избавиться — это тяжелая нагрузка на почки, печень и сердце.
Народные методы лечения ИБС
Для лечения сердца народные целители составили массу различных рецептов:
- На литр меда берется 10 лимонов и 5 головок чеснока. Лимоны и чеснок измельчаются и смешиваются с медом. Состав держат неделю в темном прохладном месте, после настаивания принимают по четыре чайной ложки раз в день.
- Боярышник и пустырник (по 1 ст. л.) помещаются в термос и заливаются кипятком (250 мл). Через пару часов средство процеживается. Как лечить ишемию сердца? Необходимо за полчаса до завтрака, обеда и ужина пить по 2 ст. ложки настоя. Желательно дополнительно заваривать отвар из шиповника.
- По 500 г водки и меда смешать и нагреть до образования пенки. Взять по щепотке пустырника, сушеницы болотной, валерианы, спорыша, ромашки. Траву заварить, дать отстояться, процедить и смешать с медом и водкой. Принимать утром и вечером сначала по чайной ложке, через неделю — по столовой. Курс лечения — год.
- Смешать ложку натертого хрена и ложку меда. Принять за час до еды и запить водой. Курс лечения — 2 месяца.
Средства народной медицины помогут, если соблюдать два принципа — регулярность и точное следование рецепту.
Хирургическое лечение
При определённых параметрах ишемической болезни сердца возникают показания к коронарному шунтированию — операции, при которой кровоснабжение миокарда улучшают путём соединения коронарных сосудов ниже места их поражения со внешними сосудами. Наиболее известно аортокоронарное шунтирование (АКШ), при котором аорту соединяют с сегментами коронарных артерий. Для этого в качестве шунтов часто используют аутотрансплантаты (обычно большую подкожную вену).
Также возможно применение баллонной дилатации сосудов. При данной операции манипулятор вводится в коронарные сосуды через пункцию артерии (обычно бедренной или лучевой), и посредством баллона заполняемого контрастным веществом производится расширение просвета сосуда, операция представляет собой, по сути, бужирование коронарных сосудов. В настоящее время «чистая» баллонная ангиопластика без последующей имплантации стента практически не используется, ввиду низкой эффективности в отдаленном периоде. В случае не верного движения медицинского прибора, возможен летальный исход.
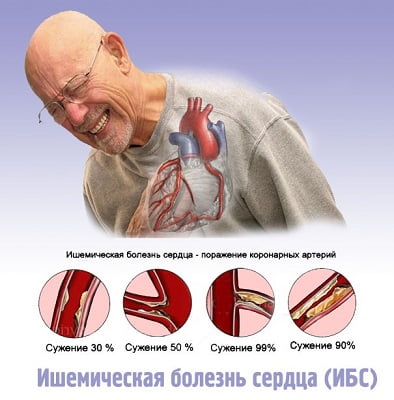
Профилактика и образ жизни
Чтобы предотвратить развитие самых тяжелых форм ишемической болезни сердца, нужно придерживаться всего трех правил:
- Оставьте свои вредные привычки в прошлом. Курение и употребление алкогольных напитков — это как удар, который обязательно приведет к ухудшению состояния. Даже абсолютно здоровый человек не получает ничего хорошего при курении и употреблении алкоголя, что уж говорить о больном сердце.
- Больше двигайтесь. Никто не говорит о том, что нужно ставить олимпийские рекорды, но отказаться от автомобиля, общественного транспорта и лифта в пользу пеших прогулок необходимо. Нельзя сразу нагружать свой организм километрами пройденных дорог — пусть все будет в пределах разумного. Для того чтобы физическая активность не послужила причиной ухудшения состояния (и такое бывает при ишемии!), обязательно получите консультацию у лечащего врача по поводу правильности проведения занятий.
- Берегите нервы. Старайтесь избегать стрессовых ситуаций, научитесь спокойно реагировать на неприятности, не поддавайтесь эмоциональным всплескам. Да, это тяжело, но именно такая тактика может спасти жизнь. Проконсультируйтесь с лечащим врачом по поводу употребления седативных лекарственных средств или отваров лекарственных растений с успокаивающим действием.
Ишемическая болезнь сердца — не только периодически возникающая боль, длительное нарушение коронарного кровообращения приводит к безвозвратным изменениям в миокарде и внутренних органах, а порой и к смерти. Лечение недуга длительное, иногда предполагает пожизненный прием препаратов. Поэтому заболевание сердца легче предупредить, введя в свою жизнь некоторые ограничения и оптимизируя образ жизни.




Раньше всегда выписывали в таких случаях валокордин, чтобы человек не нервничал и не провоцировал давление. А сейчас столько стресса кругом, столько о нем пишут, но никто не заботится о том, чтобы человек быстрее выздоравливал.
Если нет врожденных пороков сердца то лучше его беречь и не доводить до ишемии. От стрессов есть Валокордин всё остальное ерунда.
К сожалению, у меня в семье такое заболевание уже было… У дедушки. У нас у всех сердечно-сосудистая система слабовата, поэтому и стараюсь профилактикой заниматься. Все таки легче предупредить, чем лечить. Принимаю дигидрокверцетин курсами, активный образ жизни веду, правильно питаюсь… В мои 50 сердце и сосуды в отличном состоянии (проверяюсь регулярно). Так что, думаю, мне удастся избежать проблем)