Аутоиммунный тиреоидит
Аутоиммунный тиреоидит щитовидной железы
Аутоиммунный тиреоидит (АИТ) или, как его еще называют по-другому, тиреоидит Хашимото, является одним из самых распространенных аутоиммунных заболеваний щитовидной железы. Он является наиболее частой причиной развития гипотиреоза — снижения функции щитовидной железы.
Наиболее часто АИТ выявляют у женщин в возрасте 30–50 лет или после беременности, а у мужчин — в возрасте 40–65 лет. Недуг не имеет ярко выраженной клинической симптоматики. На протяжении многих лет, а иногда и десятилетий, он может вообще никак себя не проявлять.
Боль при данном заболевании отсутствует. И часто единственным признаком наличия вялотекущих патологических изменений в щитовидной железе может быть повышенный титр АТ-ТПО.
Что это такое?
Аутоиммунный тиреоидит (АИТ) — это воспалительное заболевание щитовидной железы, возникающее вследствие выработки организмом антител к собственной щитовидной железе (ЩЖ). Им страдает 10 человек из тысячи.
Причины возникновения
Вне зависимости от традиционно предполагаемой главной причины — наследственной предрасположенности, тиреоидит требует возникновения особенных условий и дополнительных причин для развития.
- Неконтролируемый прием лекарств, особенно гормональных или содержащих в активном составе йод;
- Наличие очагов хронических заболеваний различного типа в острой форме (кариозных зубов, воспалений в миндалинах или пазухах носа);
- Вредная среда, негативное влияние экологии, переизбыток в воде и пище хлора, йода, втора, перенасыщенный ими воздух;
- Гормональная нестабильность — нарушение гормонального фона организма ввиду других заболеваний, ввиду травм, беременности, после приема препаратов и в других случаях;
- Наличие облучения радиацией в ходе лучевой терапии, либо при работе с радиоактивными веществами, также активное облучение солнцем;
- Травмы, стрессовые ситуации, химические и термические ожоги, в целом и непосредственно в области щитовидной железы, равно может негативно повлиять хирургическое вмешательство.
Развитие заболевания происходит постепенно, основанием для его ускорения или рецидивов активных форм могут стать некоторые факторы в сочетании.
Классификация
Что такое аутоиммунные тиреоидиты, с точки зрения классификации типов? Различают следующие разновидности болезни:
- Послеродовый тиреоидит, который становится последствием чрезмерно повышенной активности иммунной системы после угнетения во время беременности.
- Хронический тиреоидит аутоиммунного происхождения, при котором развивается первичный гипотиреоз (дефицит гормонов щитовидки).
- Цитокин-индуцированный вариант болезни, развивающейся при длительном лечении интерферонами.
- Безболевой (безмолвный) тиреоидит щитовидной железы, сходный с послеродовым, но не вызванный беременностью.
По характеру течения выделяют 3 основные формы аутоиммунного тиреоидита. Это:
| Латентная (скрытая) | при которой могут быть признаки тиреотоксикоза или гипотиреоза, но функции щитовидки не нарушены. |
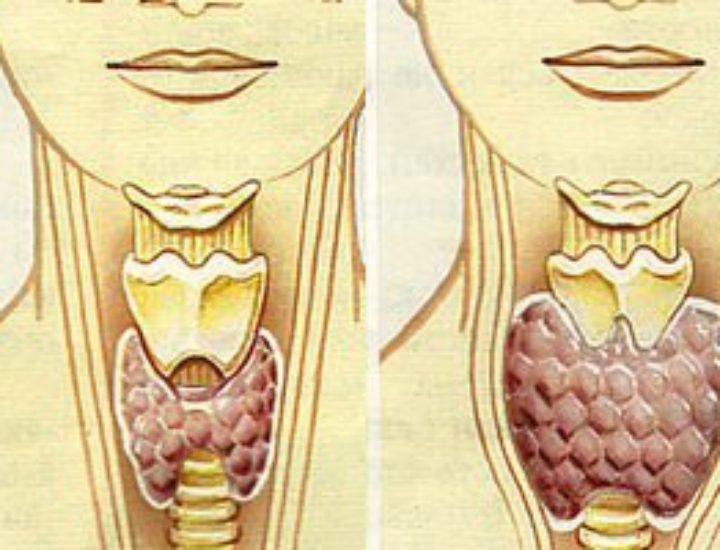
| Гипертрофическая | когда железа увеличена в объеме (диффузная форма) или же в ней образуются узелки (узловая форма) |
| Атрофическая | самая тяжелая разновидность болезни, при которой железа нередко уменьшается в объеме |
Развитие всех типов аутоиммунных тиреоидитов проходит 4 фазы:
- эутиреоза — с сохранением функции железы;
- субклиническую фазу — с частичным нарушением синтеза гормонов;
- тиреотоксикоза — характерным признаком которого является высокий уровень гормона Т4;
- гипотиреоидную фазу — когда при дальнейшем поражении железы количество ее клеток сокращается ниже критического порога.
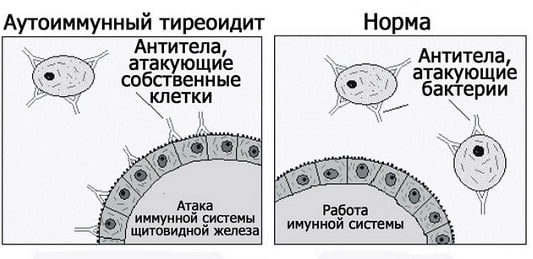
Симптомы аутоиммунного тиреоидита
Проявления различных форм заболевания имеют некоторые характерные черты.
Поскольку патологическое значение хронического аутоиммунного тиреоидита для организма практически ограничивается развивающимся на заключительной стадии гипотиреозом, ни эутиреоидная фаза, ни фаза субклинического гипотиреоза клинических проявлений не имеют.
Клиническая картина хронического тиреоидита сформирована, по сути, следующими полисистемными проявлениями гипотиреоза (угнетения функций щитовидной железы):
- непереносимость привычных физических нагрузок;
- замедление реакций на внешние раздражители;
- депрессивные состояния;
- апатичность, сонливость;
- чувство немотивированной усталости;
- снижение памяти и концентрации внимания;
- «микседематозный» внешний вид (одутловатость лица, отечность зоны вокруг глаз, бледность кожных покровов с желтушным оттенком, ослабление мимики);
- урежение пульса;
- снижение аппетита;
- склонность к запорам;
- тусклость и ломкость волос, их усиленное выпадение;
- снижение либидо;
- сухость кожных покровов;
- тенденция к увеличению массы тела;
- зябкость конечностей;
- нарушение менструальной функции у женщин (от межменструальных маточных кровотечений до полной аменореи).
Объединяющий признак для послеродового, немого и цитокин-индуцированного тиреоидита — последовательная смена этапов воспалительного процесса.
Симптоматика, характерная для тиреотоксической фазы:
- снижение массы тела;
- непереносимость душных помещений;
- тремор конечностей, дрожание пальцев рук;
- нарушение концентрации внимания, ухудшение памяти;
- эмоциональная лабильность (плаксивость, резкая смена настроений);
- тахикардия, повышение АД (артериального давления);
- чувство жара, приливы, потливость;
- снижение либидо;
- утомляемость, общая слабость, сменяющаяся эпизодами повышенной активности;
- нарушение менструальной функции у женщин (от межменструальных маточных кровотечений до полной аменореи).
Проявления гипотиреоидной фазы схожи с проявлениями хронического аутоиммунного тиреоидита.
Характерный признак послеродового тиреоидита — дебют симптомов тиреотоксикоза к 14-й неделе, появление признаков гипотиреоза — к 19 или 20-й неделе после родов.
Безболевой и цитокин-индуцированный тиреоидиты не демонстрируют, как правило, бурной клинической картины, проявляясь симптомами умеренной выраженности, или протекают бессимптомно и выявляются в ходе рутинного исследования уровня гормонов щитовидной железы.
Диагностика
В случае подозрений на наличие аутоиммунного тиреоидита должна быть проведена следующая диагностика. Забор крови на выявление гормонов:
- ТТГ;
- Т4 — свободный и общий;
- Т3 –свободный и общий.
При повышении ТТГ и нормальных показателях Т4 — можно говорить о наличии субклинической стадии патологии, если же при повышении ТТГ уровень Т4 снижается — это означает, что на подходе первые симптомы заболевания.
Диагноз устанавливают по совокупности следующих данных:
- снижена концентрация Т4 и Т3, а уровень ТТГ повышен;
- на УЗИ щитовидной железы определяется гипоэхогенность ткани;
- повышается уровень антител к ферменту щитовидки — тиреоидной пероксидазе (АТ-ТПО) в венозной крови.
При наличии отклонений только по одному из показателей поставить диагноз сложно. Даже в случае повышения АТ-ТПО можно говорить о предрасположенности пациента к аутоиммунному поражению щитовидки.
При наличии узлового тиреоидита выполняют биопсию узла для визуализации патологии, а также с целью исключения онкологии.

Как лечить аутоиммунный тиреоидит?
До настоящего времени при аутоиммунном тиреоидите не разработаны методы эффективного лечения. В случае наступления тиреотоксической фазы болезни (появления в крови гормонов щитовидной железы) назначение тиростатиков, то есть лекарств, подавляющих деятельность щитовидной железы (тиамазола, карбимазола, пропицила), не рекомендуется.
- Если у больного выявлены нарушения в работе сердечно-сосудистой системы, то назначаются бета-адреноблокаторы. При выявлении нарушений функции щитовидной железы назначается тироидный препарат — левотироксин (L-тироксин) и лечение обязательно совмещается с регулярным контролем клинической картины заболевания и определением содержания тиреотропного гормона в сыворотке крови.
- Нередко в осенне-зимний период у больного АИТ наблюдается возникновение подострого тиреоидита, то есть воспаления щитовидной железы. В таких случаях назначаются глюкокортикоиды (преднизолон). Для борьбы с увеличивающимся количеством антител в организме больного применяются такие нестероидные противовоспалительные средства, как вольтарен, индометацин, метиндол.
В случае резкого увеличения размеров щитовидной железы рекомендуется оперативное лечение.
Прогноз
Аутоиммунный тиреоидит в подавляющем большинстве случаев имеет благоприятный прогноз. При диагностировании стойкого гипотиреоза, необходима пожизненная терапия препаратами левотироксина. Аутоиммунный тиреотоксикоз имеет тенденцию к медленному течению, в некоторых случаях пациенты могут находиться в удовлетворительном состоянии порядка 18 лет, несмотря на незначительные ремиссии.
Наблюдение динамики заболевания необходимо проводить не реже одного раза в 6-12 месяцев.
При выявлении узлов во время проведения ультразвукового исследования щитовидной железы, необходима незамедлительная консультация врача-эндокринолога. Если были выявлены узлы с диаметром более 1 см и при динамическом наблюдении, сравнении предыдущих результатов УЗИ, отмечается их рост, необходимо выполнение пункционной биопсии щитовидной железы, чтобы исключить злокачественный процесс. Контроль щитовидной железы с помощью УЗИ нужно проводить один раз в 6 месяцев. При диаметре узлов менее 1 см, контрольное УЗИ нужно выполнять один раз в 6-12 месяцев.
При попытках воздействия на аутоиммунные процессы (в частности на гуморальный иммунитет) в щитовидной железе на протяжении длительного периода времени при данной патологии назначались глюкокортикостероиды в достаточно высоких дозах. На данный момент четко доказана неэффективность такого рода терапии при аутоиммунном тиреоидите. Назначение глюкокортикостероидов (преднизолон) целесообразно только в случае сочетания подострого тиреоидита и аутоиммунного тиреоидита, обычно встречающегося в осенне-зимний период.
В клинической практике встречались случаи, когда у больных аутоиммунным тиреоидитом с признаками гипотиреоза в период беременности происходила спонтанная ремиссия. Также бывали случаи, когда у пациентов с аутоиммунным тиреоидитом, у которых до и в момент беременности проявлялось эутироидное состояние, после родов усугублялось оно гипотиреозом.




Самое страшное, что симптомов у заболевания практически нет, выявляется либо при сдаче анализов, либо на конкретно запущенной стадии. У меня к счастью первый случай, надо было полный анализ крови делать, нашли отклонения по гормонам щитовидки. Лечилась гормонами, сейчас закрепляю результат эндокринолом, поддерживает работку щитовидки, плюс стараюсь меньше стрессовать (это плохо влияет на гормональный фон).
рДФ