Болезнь Кавасаки
Болезнь Кавасаки — что это такое? Симптомы и лечение
Болезнь Кавасаки (синдром Кавасаки, слизисто-кожно-лимфатический синдром) принадлежит к группе заболеваний под названием «системный васкулит». Заболевания этой группы вызывают аномальное повреждение клетками иммунной системы сосудов, чаще всего, артерий и вен среднего и маленького размера. В случае с синдромом Кавасаки, то при нем возможно повреждение у детей коронарных артерии — сосудов, несущих обогащенную кислородом кровь и питательные веществ к сердцу.
Кроме коронарных артерий, воспалительный процесс может охватить околосердечную сумку (перикард), которая окружает сердце, а также эндокардиальную ткань (внутреннюю часть сердца), и даже саму сердечную мышцу.
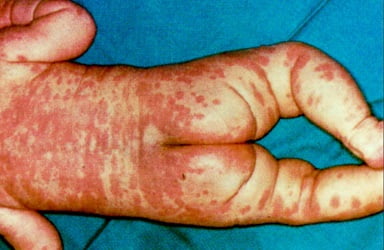
Болезнь Кавасаки чаще всего поражает детей — обычно в возрасте до 5 лет. Редко ей подвергаются дети старшего возраста и взрослые. Пик заболеваемости попадает на возраст от 1 до 2 лет, причем чаще болеют мальчики.
Что это такое?
Синдром Кавасаки — острое лихорадочное заболевание детского возраста, характеризующееся поражением коронарных и других сосудов с возможным образованием аневризм, тромбозов и разрывов сосудистой стенки.
Причины возникновения
В настоящее время ревматология не имеет однозначных данных о причинах развития болезни Кавасаки.
Наиболее признанной теорией является предположение о том, что болезнь Кавасаки развивается на фоне наследственной предрасположенности под влиянием инфекционных агентов бактериальной (стрептококк, стафилококк, риккетсии) или вирусной (вирус Эпштейна-Барра, простого герпеса, парвовирусы, ретровирусы) природы.
В пользу наследственно обусловленной предрасположенности к болезни Кавасаки свидетельствует связь заболевания с расовой принадлежностью, его распространение в других странах преимущественно среди японских эмигрантов, развитие заболевания у 8-9% потомков переболевших лиц.
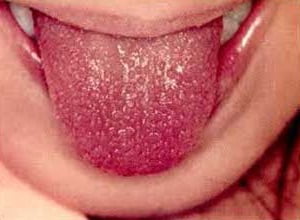
Симптомы болезни Кавасаки
Самый яркий симптом синдрома-болезни Кавасаки у детей (см. фото) — лихорадка, продолжающаяся дольше 5 суток. Также при СК наблюдается:
- увеличение размера шейного лимфоузла;
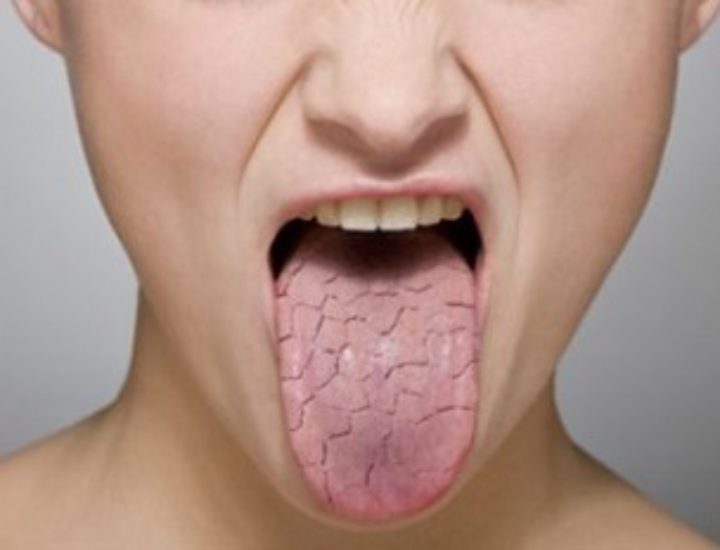
- отёчность языка;
- приобретение языком алого оттенка;
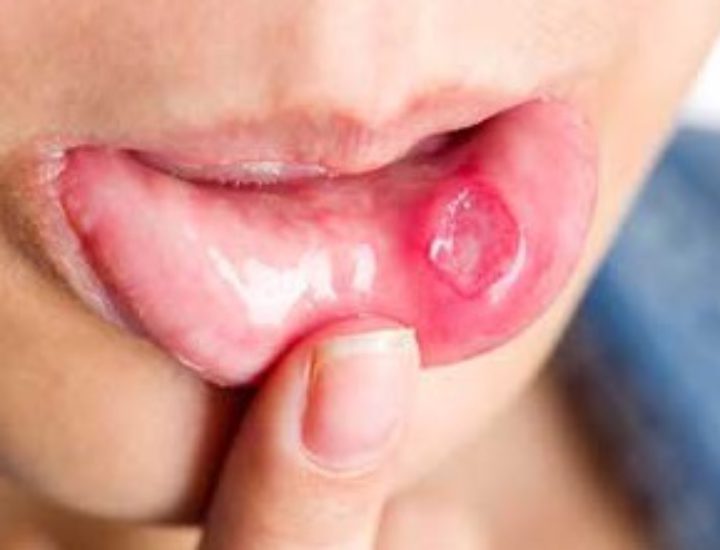
- покраснение губ;
- трещины на губах;
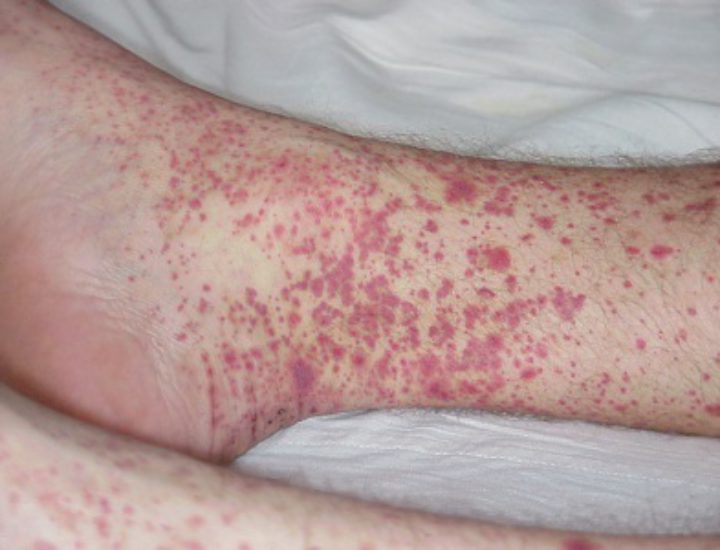
- сыпь полиморфного характера, локализующаяся на любом участке тела;
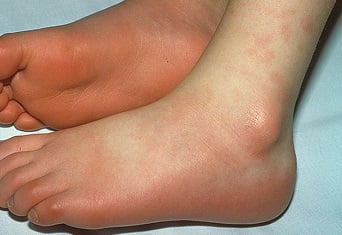
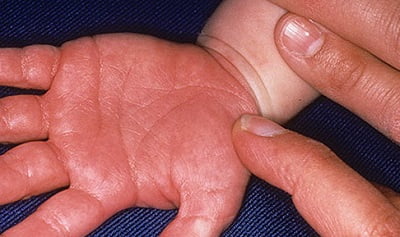
Примерно через 2 недели после появления лихорадки у ребёнка могут появиться уплотнения с шелушащейся кожей на ладони или подошвах.
В течении патологии выделяют три стадии, циклично сменяющих друг друга:
- Острая стадия длится две недели и проявляется лихорадкой, симптомами астенизации и интоксикации. В миокарде развивается воспалительный процесс, он ослабевает и перестает функционировать.
- Подострая стадия проявляется тромбоцитозом в крови и симптомами сердечных расстройств — систолическим шумом, приглушенностью сердечных тонов, аритмией.
- Выздоровление наступает к концу второго месяца болезни: исчезают все симптомы патологии и нормализуются показатели общего анализа крови.
Синдром Кавасаки у взрослых характеризуется воспалением коронарных сосудов, которые перестают быть эластичными и набухают на некоторых участках. Болезнь приводит к раннему атеросклерозу, кальцинозу, тромбообразованию, дистрофии миокарда и инфаркту. У молодых людей аневризмы со временем становятся меньше и могут окончательно исчезнуть.
Пациенты жалуются на боль в сердце, тахикардию, артралгию, рвоту, понос. В более редких случаях отмечаются симптомы менингита, холецистита и уретрита, кардиомегалия, гепатомегалия.
Диагностика
Для постановки диагноза синдрома Кавасаки необходимо наличие лихорадки более 5 дней и любых 4 нижеперечисленных критерия
- Эритема ладоней или стоп;
- Плотный отёк кистей или стоп на 3-5-й день болезни;
- Шелушение на кончиках пальцев на 2-3-й неделе заболевания;
- Двусторонняя конъюнктивальная инъекция;
- Изменения на губах или в полости рта: «клубничный» язык, эритема или трещины на губах, инфицирование слизистой полости рта и глотки;
- Любые из перечисленных изменений, локализованные на конечностях;
- Полиморфная экзантема на туловище без пузырьков или корочек;
- Острая негнойная шейная лимфаденопатия (диаметр одного лимфатического узла >1,5 см).
Если отсутствуют 2-3 из 4 обязательных признаков болезни, устанавливается диагноз неполной клинической картины заболевания.
Осложнения
Болезнь Кавасаки имеет очень тяжелое течения и часто осложняется развитием серьезных нарушений:
- Миокардита,
- Приобретенной аортальной и митральной недостаточностью,
- Гемоперикарда,
- Среднего отита,
- Инфаркта миокарда,
- Разрыва аневризмы,
- Перикардита,
- Вальвулита,
- Острой и хронической сердечной недостаточности.
Своевременная диагностика и лечение синдрома Кавасаки позволили резко сократить заболеваемость и детскую смертность.
Лечение болезни Кавасаки
Основная цель медикаментозной терапии заключается в том, чтобы защитить от поражения сердечно-сосудистую систему.
Хороший эффект при болезни Кавасаки дают следующие препараты:
| Аспирин | обладает мощным противовоспалительным действием и способствует разжижению крови, поэтому широко применяется для лечения болезни Кавасаки. |
| Иммуноглобулин | вводится внутривенно раз в сутки и позволяет организму быстрее справиться с заболеванием путем повышения пассивного иммунитета. |
| Антикоагулянты | для профилактики тромбообразования больным назначаются антикоагулянты, чаще всего клопилогель и варфарин. |
При развитии осложнений со стороны сердечно-сосудистой системы (стеноза, аневризм, инфаркта миокарда) детям, перенесшим острую и подострую стадию болезни Кавасаки могут быть назначены ангиопластика, аорто-коронарное шунтирование или стенирование.
Прогноз
Обычно, на 2-3 месяц течения заболевания симптоматика полностью сходит на нет. Спустя 4-8 недель после этого на ногтевых пластинах момента могут образоваться поперечные борозды белого цвета. Если заболевание не лечить, то в 25% случаев развивается разрыв аневризмы.
На данный момент случаи смертельного исхода составляют 0,1-0,5%, что позволяет говорить о положительном прогнозе. В редких случаях, примерно в 3%, заболевание может рецидивировать в течение года после излечения.